你有没有想过,体检单上那个被你随手划掉的“甘油三酯偏高”,可能比血压、血糖更早敲响心梗的警钟?别急着翻白眼——不是所有危险都写在脸上,有些沉默的指标,正悄悄给血管“刷漆”。

很多人以为血脂高就是胖的问题,瘦子就安全。错得离谱。我见过体重50公斤的姑娘,甘油三酯飙到8.2mmol/L,冠脉CT一做,前降支已经轻度狭窄。她每天一杯奶茶配全麦面包,觉得自己吃得“很健康”。殊不知,精制碳水+果糖,才是甘油三酯真正的“燃料”。
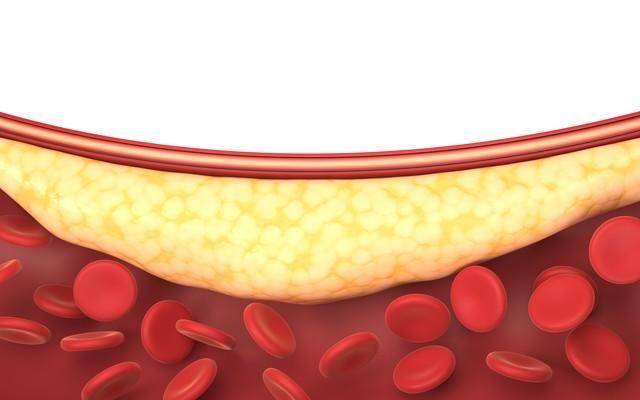
甘油三酯本身不是坏东西,它是身体的能量储备。但当它长期超标,就像往血管里倒热油——冷却后凝成斑块。更麻烦的是,高甘油三酯往往伴随低密度脂蛋白颗粒变小变密,这种“小而密”的坏胆固醇,穿透血管内皮的能力强得吓人,悄无声息地埋雷。
你以为没症状就没事?大错特错。甘油三酯超过5.6mmol/L时,急性胰腺炎风险陡增;而即使只是轻度升高(2.3以上),也会让血液变得粘稠,血流速度变慢,微循环像堵车的早高峰。心脏供血本就依赖细如发丝的毛细血管,一旦“交通瘫痪”,心肌缺氧就在所难免。
最讽刺的是,很多人拼命控油,却对一碗白米饭毫无戒心。米饭、面条、馒头这些精制主食,在体内转化成葡萄糖的速度,比喝糖水还快。肝脏一看血糖飙升,赶紧把多余糖分打包成甘油三酯存起来。结果呢?越吃“清淡”,血脂越高。

那怎么办?难道从此告别碳水?当然不是。关键在于抗性淀粉。把米饭煮好后放凉,哪怕再加热,其中一部分淀粉会“回生”——结构改变,不再被快速消化。回生后的米饭,升糖指数直降30%以上,甘油三酯自然没那么多原料可造。
有人问:那我直接吃冷饭?胃寒的人肯定受不了。其实有个折中法:煮饭时加一勺椰子油或橄榄油,冷却后再加热。油脂能干扰淀粉结晶,促进抗性淀粉形成,口感不差,还多了健康脂肪。这不是玄学,是食品化学实打实的反应路径。

水果也得重新审视。香蕉、芒果、荔枝这些高糖水果,空腹吃等于给肝脏送“甘油三酯原料包”。果糖几乎100%在肝脏代谢,直接合成甘油三酯。相比之下,莓类、柚子、苹果的果糖含量低得多,纤维又高,吃起来更“安全”。
酒呢?别说“红酒软化血管”了,那是营销话术。酒精在肝脏优先代谢,会抑制脂肪酸氧化,反而促进甘油三酯合成。哪怕每天只喝一小杯,对高甘油三酯人群也是火上浇油。别拿“社交需要”当借口,真关心你的人,不会逼你用血管换面子。

运动有用吗?有,但方式很重要。短时间高强度间歇训练(HIIT)比慢跑更能快速降低甘油三酯。因为剧烈运动时,肌肉急需能量,会直接调用血液中的甘油三酯当燃料。每周三次、每次20分钟,效果远超每天散步一小时。
可别以为吃药就万事大吉。他汀类主要降胆固醇,对甘油三酯作用有限;贝特类虽有效,但肝肾负担不小。生活方式干预永远是第一道防线。药物只是兜底,不是主角。

还有一个被忽视的帮凶:睡眠不足。连续熬夜三天,甘油三酯水平平均上升15%。为什么?因为睡眠紊乱会扰乱瘦素和饥饿素的平衡,让你想吃高碳水食物,同时降低脂蛋白脂肪酶活性——这酶专门负责分解甘油三酯。睡不好,等于关掉了身体的“清油开关”。
情绪也别小看。长期焦虑、压抑,会让身体处于慢性应激状态,皮质醇升高,促进肝脏合成更多甘油三酯。情绪像发炎,看不见伤口,却在内部腐蚀系统。每天花十分钟静坐、深呼吸,不是玄修,是给代谢系统“重启”。

你可能会问:我甘油三酯才2.5,算高吗?参考值上限通常是1.7,但理想值应低于1.0。别被“正常范围”骗了——那是统计学概念,不是健康阈值。很多心梗患者,甘油三酯就在2.0–3.0之间晃荡,医生一句“还好”,他们就松了口气,结果三年后进了导管室。
体检报告不是成绩单,不是及格就行。它是身体发出的实时信号弹。甘油三酯异常,往往是胰岛素抵抗的早期表现,而胰岛素抵抗,又是糖尿病、高血压、脂肪肝的共同土壤。一个指标,牵出一串病。
改变不需要惊天动地。明天早餐,把白粥换成燕麦+奇亚籽;午餐米饭减半,加一份焯菠菜;下午馋甜食,啃一根黄瓜蘸花生酱。微小调整,累积起来就是代谢系统的重置。
别等胸痛才想起心脏。血管的损伤是日积月累的,修复却需要时间。你现在做的每一个选择,都在决定五年后的心电图是平稳还是警报。
你以为控制甘油三酯只是少吃油?其实真正要管住的是隐形糖。超市里那些标着“无脂酸奶”“高纤饼干”“果汁饮料”,往往糖分爆表。一罐所谓“纯果汁”,含糖量相当于四块方糖——全部由果糖和葡萄糖组成,肝脏照单全收,转手就合成甘油三酯。

还有人迷信“粗粮万能”。糙米、全麦面包确实比精米面好,但如果一次吃一大碗,总碳水依然超标。关键不是种类,而是总量与搭配。一拳头主食+两拳头蔬菜+一掌心优质蛋白,才是稳住甘油三酯的黄金比例。
外卖党怎么办?点餐时主动要求“米饭减半”,用豆腐、鸡蛋、鸡胸肉补足饱腹感。蛋白质和膳食纤维能延缓胃排空,减少血糖波动,间接压制甘油三酯生成。别小看这一招,坚持一个月,复查时数值可能让你惊喜。

喝水也有讲究。常温白水是最好的“稀释剂”。脱水状态下,血液浓度升高,甘油三酯显得更高。每天1500–2000毫升水,不是硬性任务,而是观察尿液颜色——淡黄清澈,说明水分足够。
最后提醒:甘油三酯检测需空腹12小时以上。如果前一天晚上吃了火锅或甜点,第二天结果可能虚高。复查前务必严格控糖控脂三天,否则数据失真,误判风险。
健康不是冲刺,是用日常习惯编织的安全网。
甘油三酯不高,不代表血管干净;但甘油三酯持续高,血管一定在报警。
免责声明:
本文内容基于权威医学资料及临床常识,同时结合作者个人理解与观点撰写,部分情节为虚构或情境模拟,旨在帮助读者更好理解相关健康科普知识。文中内容仅供参考,不能替代专业医疗诊断与治疗,如有身体不适,请及时就医。
参考文献:
《常见慢性疾病健康干预白皮书》,国家卫生健康委员会官网
《居民营养与慢性病状况报告(2020)》,中国营养学会发布
《饮食指南与慢性炎症的关系研究》,中华临床营养杂志