| 天人地 | 2024-10-19 08:23 |
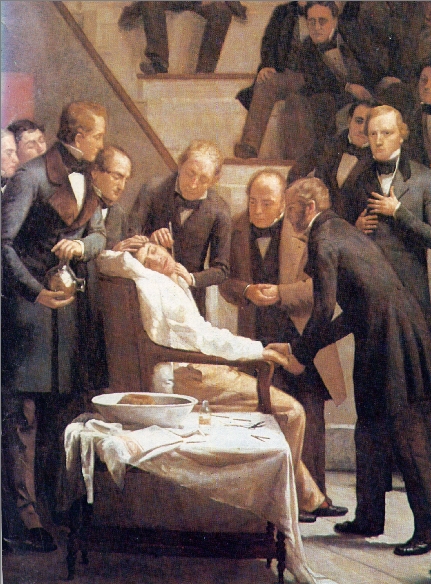 麻醉最早可追溯到人类历史最古老的石器时代,应用砭石、骨针或竹针来镇痛治病。我国春秋战国时期(公元前475~221年),《内经》记载已有针刺治疗头痛、牙痛、耳痛、腰痛、关节痛和胃痛的记载,扁鹊是这一时代的名医。  公元2世纪《神农本草经》收载365种药物就有莨菪子、  大麻、乌头、附子、椒等具有镇痛或麻醉作用的药物。后汉名医华佗(141-203)用酒冲服麻沸散,全身麻醉后进行剖腹手术。唐朝(618-907)和宋朝(960-1279)时代常采用酒精调服大草乌细末作整骨麻药。  宋初广泛使用洋金花(曼陀罗花),元朝(1279-1368)应用草乌散作麻药。明、清时继承前人经验用草乌、闹洋花作麻药,至今仍有江湖游医应用压迫颈动脉致暂时脑缺血引起昏迷来麻醉,当然,这是非常危险的。  大草乌 现代麻醉学开始于1846年,美国康涅狄格州哈特福德市牙医Dr.William T.Morton在麻省总医院给病人Gilbert Abbott乙醚吸入麻醉,由著名外科医生Dr.John C.Warrn从病人下颌部成功切除一个肿瘤。当时在场的有许多外科医生、新闻记者,此消息很快轰动全世界。  曼陀罗花 1847年英国产科医生Dr.James. Y.Simpson为产妇施行乙醚麻醉镇痛。1853年他又开始应用氯仿(Chloroform)麻醉。特别是他给维多利亚女皇施行氯仿麻醉生下王子,而 使氯仿麻醉在英国得到公认。1898年Augustbier介绍了腰麻。1920年Magill介绍了应用气管插管进行吸入麻醉,以保持气管的通畅,避免 呼吸停止,可以人工通气。1921年Ashile dogliotti叙述了硬膜外麻醉。 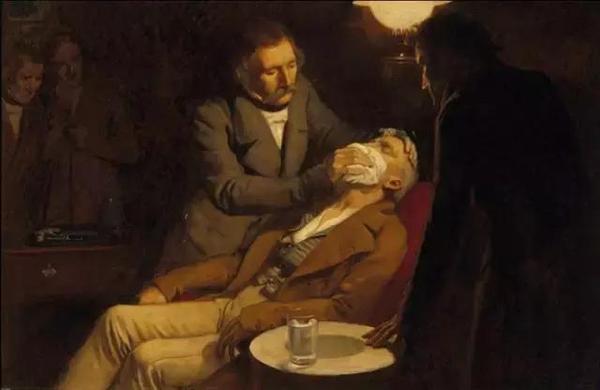 吸入麻醉 1942年将南美洲的箭毒作为肌松药用于临床麻醉,解决了过去长久未能解决的问题(麻醉已深到濒临死亡,但肌肉仍不能松弛,不能进行手术)。80年代以后发现了更多的一些好肌松药。  1846-1956年乙醚统治了麻醉110年,但不久人们发现吸入麻 醉药有两个缺点:1、易燃烧和爆炸。2、毒性作用。3、呼吸和循环的抑制作 用。1972年安氟醚问世,它不仅不引起心律失常,还可以使肌肉松弛。近10年来,异氟醚,地氟醚,七氟醚相继问世,使麻醉诱导快,苏醒迅速,安全性更增 加了。 1980年布比卡因的心脏 毒性日益受到重视,有时误入血管后出现难以处理的心律失常。经过多年的努力,1995年新型安全局麻药罗哌卡因问世,并得以批准,目前在我国正推广应用。  上世纪80年代以后麻醉学的特点是突出麻醉监测与麻醉安全问题。美国麻醉学会(ASA)提出了五个基本监测手段:体温,动静脉血压,心电图,脉 搏氧饱和度和呼气末二氧化碳。我国也采取相应措施:1、做好麻醉前病人情况估计,选用对机体影响和危害小的麻醉方法和药物。2、加强监测手段,特别是无创 的监测手段。3、不可忽视的麻醉医生素质。单靠好药物和精密的设备并不能提高麻醉水平,甚至不能保证麻醉的安全,人的因素第一。  19世纪40年代以前外科发展很慢,因为切口疼痛,伤口感染,止血和输血等问题不能很好的解决,病人的死亡率居高不下。随着麻醉水平的提高,手术中有了麻醉医生这安全保护神,抗生素的发明和输血问题的解决使外科学得以飞跃。  在美国,麻醉为医学界尊敬和推崇追溯至1842年3月30日Crawford Long医师首次成功使用乙醚进行全身麻醉手术,为纪念这项特殊的医学发明,1933年起每年3月30日被定为美国医师节。163年后,也就是美国麻醉医 师学会成立100周年的2005年6月21日,华尔街日报以 Once Seen as Risky, One Group of Doctors Changes Its Ways为题,发表了专栏文章阐述了麻醉学在整个医学领域的独一无二的地位。 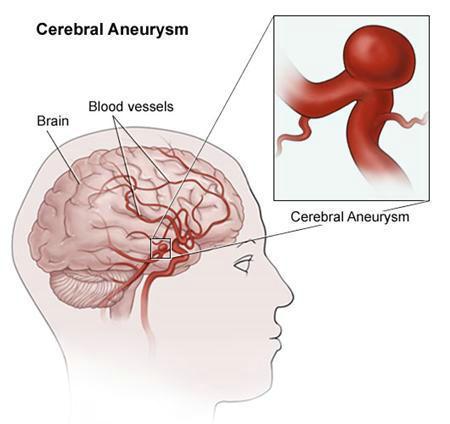 颅内动脉瘤被称为颅内不定时炸弹,时刻危及病人的生命。那什么是颅内动脉瘤呢?颅内动脉瘤系指脑动脉壁的异常膨出部分,是引起自发性蛛网膜下腔出血的最常见原因。病因尚不甚清楚,但以先天性动脉瘤占大部分。任何年龄可发病,40~66岁常见。80%发生于脑底动脉环前半部。临床上以自发脑出血、脑血管痉孪、动眼神经麻痹等局灶症状为特点。动脉瘤的“破裂”常是产生严重症状甚至死亡的主要原因。由于诊断水平的大大提高、手术与其他治疗手段的进步,许多部位的动脉瘤都可取得良好的效果。  颅内动脉瘤的85%~90%发生在脑底动脉环的前半部;多因出血、瘤体压迫、动脉痉挛或栓塞而出现症状,容易致残或死亡,幸存者也易再次出血。根据瘤体大小可归为四类:小动脉瘤、一般动脉瘤、大型动脉瘤、巨型动脉瘤。部分动脉瘤破裂病人可并发蛛网膜下腔出血。根据临床症状,将颅内动脉瘤分成五级:Ⅰ级(无症状,或轻微头痛及轻度颈强直);Ⅱ级(中度及重度头痛,颈强直,有神经麻痹,无其它神经功能缺失);Ⅲ级(倦睡,意识模糊,或轻微灶性神经功能缺失);Ⅳ级(木僵,中度至重度偏侧不全麻痹,可能有早期去脑强直及植物神经系统功能障碍);Ⅴ级(深昏迷,去脑强直,频死状态)。 颅内动脉瘤的病因包括:①先天性因素,常与一些先天性颅内动静脉畸形、主动脉弓狭窄、多囊肾、隐性脊柱裂等并存;②后天因素:动脉硬化、感染性动脉瘤、颅脑开放性或闭合性损伤;③颅底异常血管网症、脑动静脉畸形、颅内血管发育异常及脑动脉闭塞等也可伴发动脉瘤。 颅内动脉瘤可实施手术治疗。蛛网膜下腔出血(SAH)后的手术时机有争议,48小时至8天内进行(早期手术),或出血后8天至3周后进行(延期手术)。手术方式有:①动脉瘤颈夹闭或结扎术,为首选手术方式;②载瘤动脉夹闭及动脉瘤孤立术;③动脉瘤包裹术;④开颅动脉瘤栓塞,使瘤腔永久性闭塞,有铜丝导入法、磁凝固法、射频术和氟氩激光凝固等法;⑤经外周血管栓塞动脉瘤术。 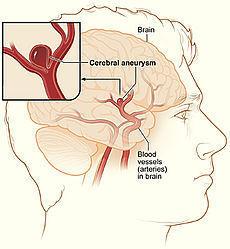 颅内动脉瘤的麻醉处理 颅内动脉瘤手术需要实施全身麻醉保持病人的绝对安静,同时还要预防和治疗三大问题:动脉瘤破裂、脑血管痉挛和颅内压增高。 动脉瘤破裂:在麻醉诱导过程发生动脉瘤破裂率约为1%~4%,一旦发生,死亡率高达50%;在手术过程的发生率为5%~19%,多发生在分离动脉瘤、夹闭瘤蒂、持夹钳脱离、剪开硬膜颅内压降至大气压水平、过度脑回缩引起反射性颅内高压时。因此,在整个麻醉过程中麻醉医生会严密控制血压,避免增高动脉瘤的跨壁压和维持适当低的平均动脉压或收缩压。 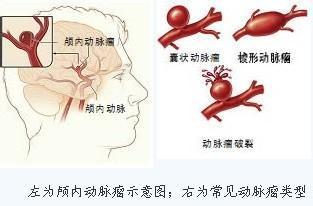 脑血管痉挛:颅内动脉瘤破裂发生蛛网膜下腔出血后6~15天, 约30%~50%病人可出现脑血管痉挛,平均持续14天。手术后的脑血管痉挛发生率更高。脑血管平滑肌内钙离子浓度增高,是各种原因引起血管痉挛的共同途径。因此, 应用钙离子拮抗剂尼莫地平或硝苯吡啶阻断钙离子通道,可防止细胞外钙离子进入胞浆,从而防止血管收缩。据此,术前2~3周口服尼莫地平能有效缓解脑血管痉挛。蛛网膜下腔出血后有些病人的脑血管内膜有损伤,血小板在损伤处凝集, 释放血管收缩物质和血栓烷A2,由此可引起血管痉挛。前列环素具有抗血小板凝集和扩张血管的作用。此外,α受体阻滞剂酚妥拉明,5-羟色胺拮抗剂甲基麦角新硷,磷酸二酯酶抑制剂茶碱和氨茶碱,以及各种血管平滑肌扩张剂硝普钠、硝酸甘油、前列腺素E1等也广为临床应用。  颅内高压:大部分颅内动脉瘤夹闭手术病人,颅内压虽已正常,但可能存在颅内顺应性降低。但如果并存脑血管扩张、脑水肿、血肿或脑积水,则颅内压可增高,需要紧急手术。对已有颅内高压的病人,在颅骨切开前应避免采用吸入麻 醉药,如需施行异氟烷控制性降压者,必须先采用过度通气,保持呼末二氧化碳在25~30 mmHg左右,以抵消吸入性麻 醉药引起脑血管扩张的负作用,同时更需避免高血压、麻醉过浅、呛咳及高碳酸血症等,以防止颅内压进一步升高。  麻醉要点 术前准备:根据分级标准,颅内动脉瘤中约55%病人属Ⅰ-Ⅱ级,Ⅲ级占30%,Ⅳ级占10%,Ⅴ级占5%。病人情绪紧张者应加用镇静剂,剂量相对较大。已中度意识障碍、 偏瘫、早期去脑强直和神经障碍者,必须先积极内科治疗,以降颅压和解除脑血管痉挛,防止呛咳和便秘,控制血压在接近正常范围。术前心电图异常的发生率很高,对于该类病人,力求弄清病因。60% SAH病人可能出现心电图异常,以出血后48小时内为多见,与SAH刺激植物神经中枢引起交感神经兴奋有关。常见的异常为T波倒置或低平,ST降低或抬高,U波及Q-T间期延长,66%病人出现窦缓,22%出现偶发或频发室性期前收缩或室性阵发性心动过速,大多在出血后10天内恢复,也有少数延续至术前。有些病人的心电图异常可能来源于心脏疾病,因此术前必须了解心律失常的病因。  麻醉和管理:麻醉过程力求平稳,如果血压过高,应先控制在合理水平后再开始诱导,严禁清醒插管及呛咳、屏气和呼吸道梗阻,尽可能减少气管插管心血管应激反应,麻醉中易出现血压波动的阶段有摆体位、切皮和开颅、检查并游离动脉瘤、缝皮和苏醒期,应采取措施防治,加深麻醉和镇痛药,或追加小剂量b-受体阻断药。为确保分离钳夹动脉瘤前的动脉瘤及母动脉透壁压力稳定,麻醉需维持相对较深;在开颅过程采用过度通气,维持PaCO2在4 kPa(30 mmHg)左右。为便于分离动脉瘤,在接近母动脉前开始控制性低血压。在液体管理上近年来主张脑动脉瘤手术病人,为防止脑血管痉挛,倾向于扩容,有助于脑灌注及逆转神经功能损伤。 |
|