很多人一提到“风湿”,脑子里先冒出来的就是年纪大、受凉了、天阴下雨关节就疼。可真把这件事往深里看,会发现它没这么简单。医学上常说的类风湿关节炎,是一种自身免疫性炎症性疾病,不是单纯“冻出来”的,也不是贴几张膏药、忍一忍就算了。
美国疾控机构提到,吸烟会增加类风湿关节炎的发生风险,还会让病情更重;英国国家医疗服务体系也提到,吸烟和遗传都和类风湿关节炎有关。换句话说,很多人后来被“风湿”反复折腾,往往不是无缘无故,而是生活里一些习惯长期叠加,把身体一点点推到了更容易出问题的位置。
在笔者看来,第一类最容易被忽视的,就是长期待在寒冷潮湿的环境里。这里要说清楚一点,权威机构并没有把冷和潮湿当成类风湿的直接病因,关节炎公益机构还专门提醒过,天气会影响人的感受和疼痛体验,但并不会改变关节炎的本质,也不能简单说“天气导致了风湿”。
可另一方面,很多关节炎患者确实会觉得潮湿、降温、气压变化时疼痛和僵硬更明显,近年的资料也提到,湿度、温度变化和天气模式,可能增加关节痛或诱发症状波动。

也就是说,冷湿环境未必是起点,却常常是让症状更容易冒头、更容易反复的外部条件。尤其是本身就有关节炎症、循环偏差、活动量不足的人,长期住在阴冷、返潮、见不到太阳的环境里,身体会更僵,活动更少,疼痛感也更敏感。
时间一长,人会误以为只是天气问题,殊不知,真正麻烦的是这种环境把活动、情绪和睡眠都拖差了。

再者,情绪长期压着,也不是小事。很多人觉得心情不好最多影响睡眠,不至于扯到关节上。可近年的研究和综述已经反复提到,心理压力和炎症性关节炎的疾病活动度、复发期有关系。有研究指出,高水平心理压力和类风湿患者疾病活动增加之间的关系已经建立;还有研究提到,心理压力和情绪状态是类风湿复发期的独立因素。
一项研究里,多数受访者甚至把“心理压力”视为发作的重要原因。说白了,长期压抑、焦虑、总绷着不放松,身体不会没反应。人一旦长期处在这种状态,睡眠容易乱,食欲容易差,活动意愿也会下降,整个免疫和炎症环境都更难稳定。很多人白天硬撑,晚上睡不好,第二天关节更沉、更僵,还以为是受凉,其实情绪这条线早就牵进来了。

第三类习惯,其实和现在很多人的生活方式很像,就是作息乱、高压、总拿身体去硬扛。关节炎公益机构提到,睡眠差和压力都可能诱发类风湿症状波动;他们还提到,类风湿患者里失眠并不少见,差不多一半人会受到困扰。睡不好这件事,表面看只是累,实际上会提高压力激素水平,让人对疼痛更敏感,也更难恢复。
很多人平时熬夜、漏餐、加班、久坐,觉得自己还能撑,殊不知,身体最怕的就是长期没有节律。对已经有炎症倾向的人来说,这种生活节奏很容易把症状越拉越频。更现实的是,作息乱的人往往也不爱运动,不太愿意规律复诊,吃药也容易三天打鱼两天晒网。到最后,看起来像是病突然加重,其实前面早就埋了不少雷。

还有一个很多人嘴上知道、实际最容易松懈的地方,就是忽视保暖。这里说的保暖,不是把“风湿”全怪到天冷头上,而是对已经有关节不适、循环敏感,甚至合并雷诺现象的人来说,保暖本身就是管理的一部分。关节炎公益机构提到,冷天会让关节更僵;对部分类风湿患者来说,还可能诱发手脚血管痉挛。
很多人年轻时觉得少穿点没事,衣服湿了也拖着不换,空调吹一整天,晚上关节发紧了才想起加衣服。这种习惯一次两次未必怎样,可如果本来就容易手脚冰冷、晨僵明显、天气一变就不舒服,再长期不把保暖当回事,症状确实更容易被勾出来。换句话说,保暖不是“治病”,但对减少刺激、减轻僵硬、避免反复,是很实在的一步。

最后必须单独说抽烟,因为这一点证据最硬。美国疾控机构明确写到,吸烟会增加类风湿关节炎风险,也会让关节炎更严重。更值得重视的是,相关研究指出,香烟烟雾是目前已知最强的类风湿环境危险因素之一;当吸烟和某些遗传易感因素叠加时,某一类抗体阳性的类风湿关节炎风险可大幅升高。
这个结论很扎眼,也说明了一件事:抽烟对“风湿”不是一般意义上的坏习惯,而是真正能把风险往上推的因素。很多人总觉得抽烟先伤肺,跟关节隔得远,其实不是。烟草带来的免疫异常、炎症反应、组织损伤,会直接影响类风湿的发生和严重程度。更麻烦的是,吸烟的人往往活动量更低,睡眠更差,血管问题更多,这些东西一叠加,症状就更难管。

总的来说,所谓“风湿”,绝不是一个单靠天气就能解释清楚的问题。冷湿环境、长期压抑、作息混乱、忽视保暖、抽烟,这几样东西里,有的是明确危险因素,有的是典型的诱发和加重因素,但它们共同的特点很一致,就是都会把身体往更容易发炎、更容易疼、更容易反复的方向推。
在笔者看来,很多人不是输在病有多重,而是输在一直把这些习惯当小事。等到晨僵越来越久,手指肿胀、关节疼、疲劳反复,才开始认真,往往就有点晚了。所以,真正该做的,不只是忍疼,也不是单靠热敷,而是把这些习惯一个个往回改。身体不是突然垮的,风湿问题也很少是突然重的,前面那些日子怎么过,后面多半都会在关节上留下痕迹。
陈女士的账号已经停更了一个月,再次发帖竟然是家人发的讣告。
胆囊癌晚期,治疗了一个月人还是没撑住。
其实这事还要从之前陈女士分享自己身上长小结节的时候说起,当时就有网友劝她赶紧去检查,并表示自己也有亲人出现过同样的症状,最后发展成了癌症。
可当时的陈女士没当回事,觉得不痛不痒,就一直没去处理过。直到上个月体检的时候才被确诊胆囊癌,然而癌症已经进入晚期,不到一个月人就没了。
让人惋惜的同时也不禁疑惑,一为什么不痛不痒的“结节”,短时间会演变成夺命癌?
一、最会伪装的“癌中之王”
胆囊的位置在肝右叶下方,体积只有拳头这么大,主要负责储存和浓缩胆汁,可随着胆囊壁的细胞出现异变,不断分裂增殖,就会形成胆囊癌。
胆囊癌又有“癌中之王”的称号,因为它的危害性极高,虽然发病率只有胆道疾病的0.4%-3.8%,但只要发病后不及时干预就会侵犯肝脏,并向淋巴结转移,而且80%的患者确诊后都已经中晚期,预后效果比较差,生存期可能连1年都没有,5年生产率更是不到5%。
之所以会这样,其实和胆囊癌的伪装者属性有关。
很多胆囊癌患者早期症状容易和胃病混淆,主要表现为上腹部胀痛、阵痛,有时还会伴随高热、嗳气的表现。这一情况容易误认为是胃病。
其次,有些胆囊癌在常规检查下很难查出来,即使看出来也容易被误诊成胆囊息肉或胆囊壁局部增厚。加上胆囊癌前期不痛不痒,很多人不重视,等到了中晚期,后悔也晚了。
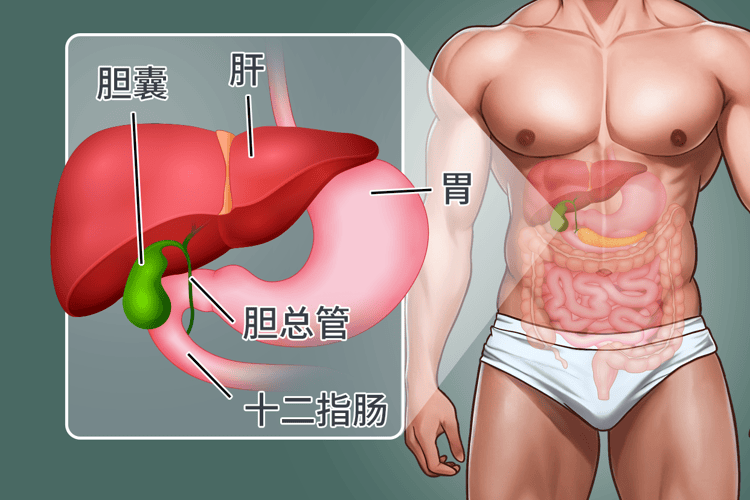
谁是最危险的“候选人”?
有数据表明,约85%的胆囊癌患者伴有胆囊结石!结石直径超过3厘米、病史超过10年的人群,癌变风险明显增高。
此外,胆囊息肉(尤其是直径>0.8cm的腺瘤样息肉)、瓷化胆囊、节段型胆囊腺肌症,以及有胆道肿瘤家族史者,也属于高危人群。

二、有这3种吃饭习惯,尽早改
胆囊的癌变和日常饮食习惯息息相关,长期不良饮食不但会刺激胆囊,还会诱发胆囊结石、慢性炎症,甚至引发癌症风险,尤其是以下3个不良习惯尽早改。
1、长期不吃早饭
可能很多人觉得不吃早饭没什么,少吃一餐当减肥了,其实这样的想法大错特错。
不吃早饭会导致胆囊中的胆汁无法及时排出,并不断浓缩,加上一夜的储存,胆汁的胆固醇饱和度也会上升,长此以往就会增加胆囊结石风险,一旦结石增大阻塞胆囊管,还会出现胆囊肿大,周围血管受压迫等病症,同时细菌感染率也会上升,增加胆囊炎症风险,严重还可能因此诱发肿瘤。

2、饮食油腻
吃太油腻还会影响胆汁成分改变,导致胆汁胆固醇含量上升,无法维持胆固醇溶解状态,更容易出现结石,而且高脂食物还会刺激胆囊素过度收缩,增加胆囊粘膜与结石摩擦率,损伤黏膜细胞,从而引发相关炎症反应,甚至癌变风险。
3、长时间素食
长时间吃素会导致胆囊收缩反应减少,胆汁中某些成分开始沉积并黏附于胆囊壁上,刺激胆囊壁的同时也会增加结石和息肉的出现,素食中的高纤维还会影响胆汁代谢,导致胆汁无法正常排出,淤积在胆囊内,也会威胁胆囊健康。

三、那些把胆囊切了的人,后来都咋样了?
很多人一听说要切胆囊,吓得直摇头:“切了胆,以后消化怎么办?”“会不会活不长?”
没了胆囊,只是少了胆汁存储和浓缩场所,并不影响胆汁的生成,只是排进肠道的过程会持续而缓慢的进行,更不影响消化吸收的进程。
有人说切除胆囊会影响预期寿命,其实从全球无数患者切除胆囊的寿命情况来看,并没有因此出现大范围的短命表现,相反,多项研究发现,随着胆囊手术的普及,胆囊癌的风险有了明显的降低,认为必要时切除胆囊也是预防胆囊癌发生的重要措施。
至于说切除胆囊会不会增加胰腺炎的风险,其实真相恰恰相反,因为临床上有一类急性胰腺炎就和胆囊有关,它就是胆源性胰腺炎,致死率非常高,没了胆囊这个载体,反而降低该病发生风险。

其实胆囊没了并不会因此发生可怕的连锁反应,如果有切除适应症,最好还是配合医生治疗,避免引发更严重的危害。