“才55岁,人说没就没了!”医院走廊里,老李的爱人瘫坐在地上,手里还攥着那张没来得及看的体检报告。55岁的老李,平时身体看着挺硬朗,饭量大、酒量也不差。邻居都说:“这么能吃能睡,哪像有病的人?”
可谁也没想到,就在一个普通的周三晚上,晚饭后和朋友多喝了两杯、打了会儿牌,回家没多久,人突然倒地,说话含糊不清,半边身子动不了。送到医院时,CT提示:大面积脑梗死。

抢救一夜,还是没能留住。值班医生很惋惜:“很多中老年人,晚饭后最爱做的几件事,恰恰是在悄悄推着脑梗、心梗往前走。如果能早点改,结局可能完全不同。”
那么,晚饭后的哪些习惯,正在一点点“掏空”中老年人的血管?真的只是“累一天放松放松”这么简单吗?
脑梗,多发生在血压波动大、血液黏稠、血管本身就不太好的人身上,而这些,和我们每天的吃饭、活动习惯关系极大。
不少中老年人有这样的晚间模式:晚饭吃得晚、吃得多、吃得油;饭后立刻瘫在沙发上刷手机、看电视;有时候再来两杯白酒,或者一顿夜宵。
短时间内也许啥事没有,但日复一日,血管就像老旧水管,油垢越积越厚,哪天突然堵死,就是脑梗、心梗。

多项研究发现,高盐、高脂、暴饮暴食、不动、熬夜等习惯,会让心脑血管事件风险增加约30%–50%,很多猝然发生的“意外”,其实早就埋下了伏笔。
晚饭后尽量少做三件事,尤其是第一个
医生经常提醒家属:“晚饭后三件事,能少就少。”不是吓唬人,而是有明确的医学依据。
少“瘫着不动”刷手机、看电视到很晚
很多人晚饭后就一屁股坐沙发上,一坐就是两三个小时。这样做的隐患在于饭后血糖、血脂本来就会上升,长时间久坐,会让血流速度减慢,血液更黏稠,血栓更容易形成。
有研究提示,每天久坐超过7小时的人,脑卒中风险明显升高。低头玩手机、窝着看电视,还会导致血压波动、颈椎受压,进一步影响脑部供血。

能怎么改?建议晚饭后先站起来活动20–30分钟,哪怕是室内来回走、洗碗、做简单家务,都比“饭后原地躺尸”强。看电视、玩手机尽量控制在1小时内,每20分钟起身走一走、伸伸腿。
少吃“第二顿饭”:夜宵、甜食、水果狂吃
不少人晚饭已经吃得不少,看电视时又顺手来点瓜子、花生、水果、糕点。看似“小意思”,其实负担很重,晚上本来是身体“修理”和代谢的时间,再摄入大量碳水和脂肪,会让血糖、血脂在夜间长时间处于高水平。
研究显示,经常吃夜宵的人,肥胖、2型糖尿病发生风险可增加约20%–30%,而这些都是脑梗高危因素。临睡前吃得多,还会增加胃食管反流、影响睡眠质量,间接导致血压控制更差。

能怎么改?晚饭尽量安排在睡前3–4小时,七八分饱即可。真饿了,可以少量吃点温牛奶、一小块全麦面包或少量坚果,避免油炸、烧烤、甜品。水果建议提前到下午或晚饭后1小时内少量吃,不要躺在床上边刷手机边啃水果。
少在情绪激动、熬夜中“耗掉一晚”
有的人晚饭后就开始打牌、激烈争论、追剧到半夜,一激动一上头,血压“噌噌”往上蹿。情绪激动、熬夜,会让交感神经高度兴奋,心率加快、血压升高,对已经硬化的血管是双重打击。
研究发现,长期睡眠不足(少于6小时/晚)的人,脑卒中发生风险可增加约15%–20%。很多脑梗、心梗患者发病前一两天,都有熬夜、生气、劳累过度的经历。

能怎么改?尽量在23点前入睡,保持每晚7–8小时睡眠。晚饭后不建议参与过于激烈的争吵、牌局、剧烈运动。有压力,可以选择散步、听轻音乐、做缓慢拉伸运动来放松。
想远离脑梗,晚饭后这样安排更安全
如果家里有高血压、糖尿病、血脂异常、抽烟、肥胖等风险因素,更要格外注意。可以尝试这样的“晚饭后时间表”:
晚饭控制在20分钟内吃完,七八分饱,少油少盐;饭后站着或轻松走动20–30分钟,不要立刻躺下或坐下刷手机;看会儿电视或读书,但固定每20分钟起身活动1–2分钟。
睡前1小时远离刺激性信息,不再激烈争吵、不玩刺激游戏;保证按时吃药、测量血压/血糖的人坚持记录,有异常及时就诊。
很多人以为健康靠的是“神药”“偏方”,其实真正管用的,是每天这些看似不起眼的小习惯。脑梗不是一夜形成的,血管的“报复”,往往来自多年的忽视。
近来关于猝死的话题被反复提起,很多人一听就会觉得这是突发事件,好像没有任何征兆,其实情况并不完全是这样。
在笔者看来,大多数情况下,身体在问题真正发生之前,已经通过一些细小变化发出过信号,只不过这些信号不明显,容易被忽略。其中一个经常被忽视的观察点,就是腿部。
很多人把腿部的不适当成疲劳或者年龄增长带来的正常变化,但如果仔细看,会发现其中有些表现是有规律的,而且和心血管状态存在一定关联。

首先需要说清楚一点,腿部是血液循环的“末端区域”,血液从心脏泵出之后,需要经过较长路径才能到达下肢,再依靠血管和肌肉收缩回流。
因此,一旦心脏功能或血管状态出现问题,下肢往往会比较早出现反应。这也是为什么很多慢性心血管问题,最初会表现为腿部的不适,而不是胸部症状。在这种情况下,如果只关注局部,很容易忽略整体问题。

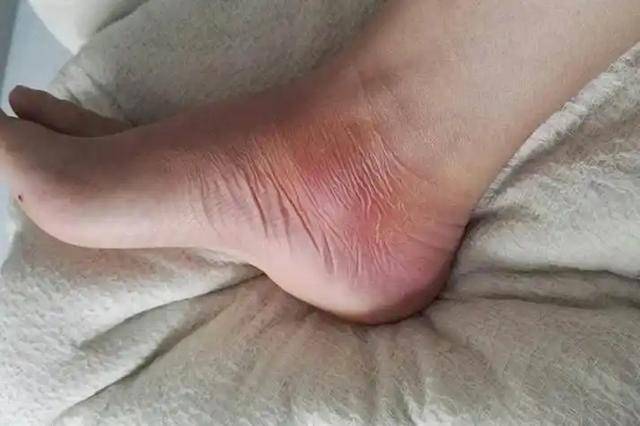
先来看一种比较常见的表现,就是小腿和脚踝反复出现肿胀。很多人会觉得这是站久了或者走路多了导致的,因此不太在意。但如果这种肿胀持续存在,尤其是在早晨起床后仍然没有完全消退,就需要提高警惕。
因为当心脏泵血能力下降时,静脉回流受阻,血液容易在下肢积聚,从而形成水肿。有研究数据显示,在慢性心功能不全患者中,下肢水肿的发生率超过60%,而且往往是较早出现的症状之一。换句话说,这种肿胀并不是简单的劳累,而可能是循环系统已经开始承受压力。
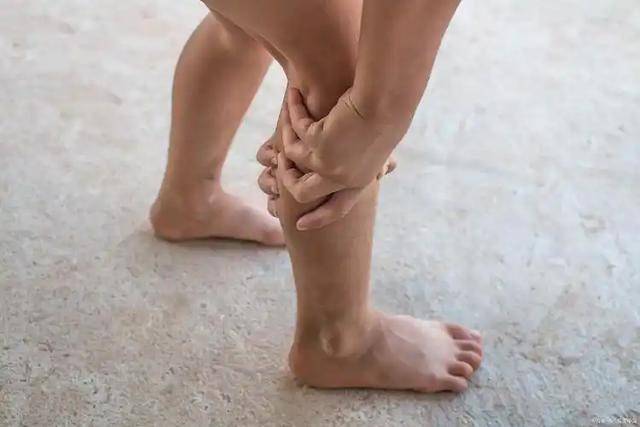
然后再看另一种情况,就是走路一段时间后,小腿会出现明显的酸胀甚至疼痛,需要停下来休息才能缓解。
这种表现很多人会归结为缺乏锻炼或者年纪问题,但实际上,它往往与血管供血不足有关。当下肢动脉出现狭窄时,血液无法满足肌肉活动需求,就会产生这种不适。医学上称之为间歇性跛行。
有数据表明,在存在这种症状的人群中,发生心肌梗死或脑卒中的风险明显升高,甚至可以达到普通人群的2倍以上。因此,这种走路时出现的异常感觉,不能简单忽视。
再者,还需要关注腿部皮肤的变化。比如颜色变深、发凉,或者出现长期不愈合的小伤口,这些都提示局部血液供应不足。特别是当皮肤温度明显低于周围区域时,更需要注意。
有研究指出,在存在下肢血液循环障碍的人群中,其心血管事件发生率明显增加,这种关联性已经在多项研究中得到验证。
换句话说,皮肤状态不仅仅反映局部情况,也可以间接反映整体血管健康水平。

与此同时,还有一个比较容易被忽略的表现,就是夜间频繁出现腿部抽筋。很多人会把它归因于缺钙或者劳累,但如果频繁发生,就需要从血液循环角度去考虑。
因为血流不足会影响肌肉代谢,使其更容易发生痉挛。有数据显示,在长期存在夜间腿部抽筋的人群中,其血管功能异常的比例明显高于正常人群。
这说明,这种看似普通的不适,背后可能存在更深层的原因。

此外,还可以从感觉变化来观察。有些人会出现腿部麻木、刺痛或者感觉迟钝,这种情况如果持续存在,就需要考虑神经和血管双重因素。
因为血液供应不足会影响神经功能,从而产生异常感觉。这种变化如果逐渐加重,往往提示问题正在发展,而不是单纯的短暂现象。因此,持续时间和变化趋势是判断的重要依据。
在笔者看来,这些表现有一个共同特点,就是容易被忽视。因为它们不像剧烈疼痛那样明显,也不会立刻影响日常生活,所以很多人选择忍一忍或者简单处理。然而正是这种忽视,使问题逐渐发展。很多心血管事件发生之前,身体其实已经给出过提示,只是没有被认真对待。

当然,也不能因为出现这些情况就过度紧张。关键在于观察是否持续存在、是否反复出现,以及是否伴随其他症状。
如果只是偶尔发生,很快恢复,多数情况下问题不大。但如果持续时间较长,或者频率增加,就需要及时检查,而不是拖延。
尤其是本身有高血压、高血脂、糖尿病的人群,更需要提高警惕,因为这些因素本身就会加重血管负担。

与此同时,还要从生活方式角度进行调整。长期久坐、缺乏运动,会使下肢血液循环变差,从而放大这些问题。因此,适当增加日常活动,比如规律行走,有助于促进血液回流。
同时,控制饮食结构,减少高盐、高脂摄入,也可以减轻血管压力。有数据显示,坚持规律运动的人群,其心血管风险明显低于久坐人群,这一点已经得到广泛认可。
总的来说,腿部的变化并不是孤立存在的,而是整体健康状态的一个反映。在笔者看来,与其等到出现严重问题再去处理,不如在日常生活中多留意这些细节。看似普通的不适,如果反复出现,就值得认真对待。身体不会无缘无故发出信号,只是很多时候被当成小问题忽略了。

最后需要提醒的是,健康管理是一个长期过程,而不是一次性的调整。通过观察身体变化,及时做出反应,可以在很大程度上降低风险。
腿部的这些表现,也许只是一个开始,如果能够借此机会关注整体状态,反而是一件很有意义的事情。