关于CT的传言越传越邪乎,有人说国家要逐步停用,有人说做完就元气大伤。真相到底是什么?
致命真相
提到CT检查,大家最担心的就是辐射,甚至有人说做完CT就会虚汗直流、元气大伤,仿佛一次检查就会给身体造成不可逆的伤害。
首先必须承认,CT检查确实存在电离辐射,这是客观事实,它的辐射量远高于普通的X光胸片,普通胸部CT的辐射量大概是胸片的70到100倍,单看这个数字,难免会让人觉得头皮发麻,这也是很多人恐惧的根源。
但大家忽略了一个关键的参照标准,我们生活在地球上,本身就时刻处于天然辐射的环境中,呼吸空气、晒太阳、吃食物,每年都会自然吸收2到3毫希沃特的辐射。
而一次普通胸部CT的辐射量,只是让我们提前吸收了未来两三年的天然辐射份额,这个剂量完全在人体自我修复的安全阈值内。

而且有人做完CT后感到身体虚弱,并非是辐射造成的实际损伤,而是一种心理上的负性预期效应,当人提前认定检查会伤害身体时,大脑会不自觉调动身体的疲惫、焦虑等感受,让这种“不舒服”被无限放大。
更值得一提的是,现在各大医院早已普及低剂量CT技术,在保证图像清晰度的前提下,把辐射量降低了一半以上,用于肺癌筛查、术后复查的低剂量胸部CT,辐射量甚至和一次国际长途航班的宇宙辐射相差无几。
这样的剂量根本达不到致癌、伤身的程度,人体的DNA修复能力完全可以应对这种低剂量、间断性的辐射刺激。
简单来说,CT的辐射并不可怕,可怕的是对辐射剂量的片面解读和过度放大。
拒绝过度使用
网上流传的国内要逐渐停止CT检查的说法,完全是对医疗政策的断章取义。

走进医院的放射科就能发现,CT机依旧日夜运转,排队做检查的患者络绎不绝,若是真的要停用,根本不会出现这样的场景。
医疗系统真正在做的,不是淘汰CT检查,而是遏制无指征的过度使用,让这项技术从过去的“地毯式轰炸”,变成如今的“精确制导”。
之所以会做出这样的调整,核心原因是CT技术的快速发展,让它的成像精度越来越高,就连肺部4毫米的磨玻璃结节都能清晰识别。
这种高精度本是好事,却带来了一个尴尬的副作用,那就是大量偶发的良性微小病灶被发现。
这些病灶一辈子都不会发作,本可以和人体和平共处,却因为被清晰检出,让患者陷入无休止的焦虑,后续的反复复查、甚至不必要的手术治疗,反而给身体和心理带来了额外的负担。
国家倡导优化医学影像资源,减少不恰当的高剂量影像检查,本质上是医学的理性回归。
比如确立分级诊疗机制,小病先用低剂量胸片排查,重病再考虑CT或增强CT,制定严格的筛查标准,只有重度吸烟者、50岁以上人群、有肿瘤家族史的高危群体,才是低剂量CT的适用人群。
对于二三十岁的健康年轻人,没有吸烟史也没有不适症状,把CT当作年度体检的标配,不仅是浪费医疗资源和金钱,更是做一笔收益为负的健康买卖,这也是医生如今开CT检查单会更加谨慎的原因。
CT无可替代
有人会问,既然CT有辐射风险,为什么不全部换成没有辐射的核磁共振呢?
这其实是对不同医疗检查手段的认知误区,在临床医学中,每一种检查都有自己的专攻领域,CT的优势在很多场景下是其他检查无法替代的,尤其是在急诊的生死时速中,CT更是占据着不可撼动的地位。

核磁共振虽然没有辐射,但成像速度慢,对于脑出血、车祸全身多处骨折的急诊患者来说,医生需要在几十秒内看清患者的体内结构,做出精准判断,这时候如果等待核磁共振的慢速度成像,无异于拿生命开玩笑。
而CT能快速给出清晰的影像,为急诊抢救争取宝贵时间,这是它最核心的优势。
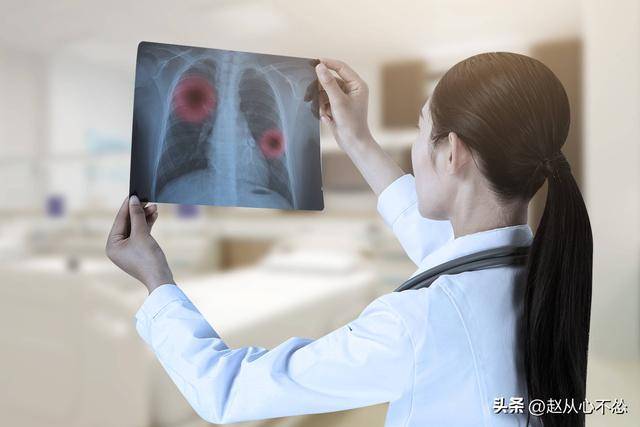
除此之外,在肺部结构的观察上,CT也是绝对的王者,肺部的微小结节、早期肺癌病灶,普通X光根本无法识别。
核磁共振也难以达到CT的成像效果,正是因为CT的精准性,很多早期肺癌患者才能被及时发现,抓住手术治愈的最佳时机。
当然,CT也并非万能的,它不是通吃所有病症的检查手段,比如腹痛、头晕等常见症状,有时通过B超、核磁共振,甚至简单的血常规检查,就足以做出判断,根本不需要动用CT。
医学检查的核心是效率和针对性,不是越贵、越先进就越好,更不是查得越多越安心。
盲目要求做CT,反而可能因为检出无关紧要的微小病灶,让自己陷入不必要的焦虑,这也是为什么医生会根据患者的具体情况,选择最合适的检查方式,而非一味依赖CT。

理性看待CT
了解了CT检查的真相,我们最该做的是放下对它的恐惧,也摒弃对它的盲目依赖,学会和医生配合,科学、理性地使用这把医疗利器。
CT的本质是一种检查工具,就像一把手术刀,用得合理,就能成为守护健康的护身符,用得乱来,才会给身体带来不必要的风险,关键就在于把握好做检查的指征和频率。
首先,高危人群要重视必要的CT筛查。50岁以上、有长期吸烟史、常年咳喘、有肿瘤家族史的人群,每年做一次低剂量肺部CT是非常有必要的。
这不是没事找事,而是提前捕捉身体的“病芽”,实现疾病的早发现、早治疗,远比等到症状明显再检查要有效得多。
而对于普通人群,身体出现轻微不适时,不要动辄要求做CT,先听从医生的建议,做基础的排查,避免无意义的辐射暴露。

其次,拒绝重复、无指征的CT检查,辐射的危害不在于单次的剂量,而在于日积月累的叠加,频繁、重复做同一个部位的CT,会让辐射剂量不断累积,增加未来的健康风险。
如果一年内已经做过一次CT,短时间内又被建议再次检查,不妨主动和医生沟通,问问是否有辐射更低的替代检查方式,这是患者的知情权,也是对自己身体负责的表现。
同时,做完CT后也不要把片子束之高阁,一定要找医生解读报告,对比过往影像分析变化趋势,避免让检查变成白白浪费钱和时间的无用功。
不要把健康的希望全部寄托在CT检查上,CT能帮我们排查病灶、预警疾病,但它无法替代健康的生活方式。
每天坚持适量运动、保持规律作息、远离烟酒、调节好情绪,这些看似琐碎的小事,才是守护健康的根本。
与其纠结一次CT的辐射,不如养成良好的生活习惯,从源头降低患病的风险,这比任何检查都更有意义。
说到底,CT既不会让我们做完就废,也不会被国内逐步停止使用,它只是医疗体系中一件普通的工具,有自己的价值,也有自己的边界。
那些关于CT的谣言,本质上是对科学知识的误读和对未知的盲目恐惧。
面对身体的不适,与其被谣言牵着鼻子走,不如相信专业的医生,理性看待检查,既不因为恐惧推掉必要的排查,也不因为焦虑盲目要求检查。
健康的关键,从来都不是避开某一种检查,而是对自己的身体有清醒的认知,用科学的方式守护自己和家人的平安。