糖尿病是全球范围内日益严峻的慢性疾病,特别是在现代生活方式和饮食习惯改变的背景下,糖尿病的患病率逐年上升。
糖尿病是一种以高血糖为特征的代谢性疾病,如果不加以控制,会导致一系列严重的并发症,甚至威胁生命。
而在糖尿病的日常管理中,饮食控制、规律的运动、药物治疗、良好的作息以及健康的生活习惯都发挥着至关重要的作用。
糖尿病患者需要特别注意自身的生活细节,避免一些不良的行为习惯,尤其是在一天中的不同时间段,若能够做到更健康的生活管理,会对血糖的控制和生活质量的提高起到积极的作用。

很多人都知道锻炼对于身体健康的重要性,特别是对于糖尿病患者来说,适当的运动可以帮助控制血糖水平,增加肌肉的代谢能力,改善胰岛素的敏感性。
然而,许多糖尿病患者在早晨起来后,并没有吃早饭,而是选择空腹锻炼,认为这样能更好地消耗脂肪,这种做法可能并不适合糖尿病患者,尤其是一些血糖控制不理想的人。
空腹状态下,体内的糖原储备已经消耗一空,身体需要从脂肪和蛋白质中提取能量,在运动过程中,糖尿病患者可能面临低血糖的风险,因为身体会消耗血液中的葡萄糖来提供能量。
如果患者没有及时补充能量,可能会导致血糖快速下降,进而引发低血糖反应,产生头晕、乏力、出汗、心慌等症状,对于某些糖尿病患者,低血糖反应甚至会引起晕厥,增加危险。

糖尿病患者在进行早晨锻炼时,应避免空腹状态下进行高强度运动。
最佳做法是,在锻炼前可以吃一小部分含有低GI(血糖生成指数)食物的早餐,比如一些全麦面包、鸡蛋、低脂奶或者水果,这样既能提供充足的能量,又不会引起血糖剧烈波动。
在此基础上,运动强度可以根据个人的身体状况逐步增加,同时可以选择有氧运动与力量训练相结合的方法,例如快步走、瑜伽和深蹲等。
中午时分,很多人都想吃一顿丰盛的午餐,而在日常饮食中,炸鸡、红糖糍粑等食物,虽然美味,却含有大量的脂肪、糖分和热量。

糖尿病患者如果常吃这些食物,会导致血糖急剧波动,给控制血糖带来极大挑战。
炸鸡是大家日常生活中常见的食物之一,味道鲜美、外脆内嫩,深受许多人喜爱,可是,炸鸡通常经过高温油炸,含有大量的饱和脂肪和反式脂肪,这些不健康的脂肪对身体的健康极为有害。
对于糖尿病患者而言,高脂肪饮食会导致胰岛素抵抗的加剧,使得体内的胰岛素无法有效地将血液中的葡萄糖转运到细胞内,从而导致血糖升高。
此外,炸鸡的热量高、脂肪多,长期食用不仅会导致体重增加,还可能引发一系列与肥胖相关的疾病,包括高血脂、心脏病等,增加糖尿病患者的心血管风险。

因此,糖尿病患者应该尽量避免食用炸鸡等高脂肪、高热量的食物。
红糖糍粑是传统的甜点食品,甜而不腻,许多人都喜欢吃,然而,红糖糍粑含有大量的糖分,糖尿病患者若食用过多,血糖会迅速升高。
尽管红糖含有一些矿物质和微量元素,但糖分含量仍然过高,糖尿病患者吃多了不仅容易导致血糖波动,还容易增加体重和脂肪堆积,增加胰岛素抵抗,从而加重糖尿病病情。
糖尿病患者的午餐应该选择低脂肪、低糖、富含纤维的食物,像全谷物、蔬菜、鱼类、豆制品等,都可以成为良好的选择。

这些食物能帮助缓慢释放能量,避免血糖的剧烈波动,有助于血糖控制,糖尿病患者要注重食物的搭配,避免过多摄入单糖或精制糖食物,多选择低GI的食物,有助于血糖的稳定。
晚餐后,很多糖尿病患者会觉得饿,或者习惯性吃点夜宵来解馋,更有部分患者觉得自己血糖控制得不错,就会擅自停药,认为不再需要药物了,然而,这些不当行为可能导致血糖波动,甚至引发严重并发症。
糖尿病的治疗需要长期、持续的管理,擅自停药会导致血糖控制不稳定,尤其是对于一些已经出现胰岛素抵抗的患者来说,药物是帮助控制血糖的必要手段。

糖尿病患者如果没有经过医生的同意而停药,血糖会迅速升高,长此以往,可能导致糖尿病并发症的发生,甚至引起糖尿病危象,患者应在医生指导下,根据自己的病情调整药物。
晚上,尤其是临近睡觉时,应该避免摄入高糖和高脂肪的食物,吃夜宵不仅会让血糖不易控制,还会增加第二天的血糖波动。
夜间是身体新陈代谢最缓慢的时间段,摄入高热量、高糖分的食物,不仅不利于血糖控制,还容易引发肥胖等健康问题。
糖尿病患者晚上如果感到饥饿,最好选择一些低卡且不易引起血糖波动的食物,如一些低脂酸奶或少量坚果。

吸烟是糖尿病患者必须戒除的一个坏习惯,研究表明,吸烟会导致血糖升高,增加胰岛素抵抗。
糖尿病患者吸烟的风险远高于非糖尿病患者,吸烟会加重糖尿病的并发症,特别是心血管疾病、肾脏病等,因此,糖尿病患者应避免吸烟,戒烟不仅有助于血糖控制,也有助于改善整体健康。
糖尿病的管理不仅仅是控制血糖,它还包括生活习惯的调整和改善,糖尿病患者应根据医生的指导,合理调整饮食,保持规律运动,按时服药,避免一些不良生活习惯。
遵循“早晨1不要,午餐2不吃,晚上3不做”这些健康提示,糖尿病患者将能在更长时间内保持身体的健康,避免并发症,提升生活质量。

清晨6点半,60岁的陈阿姨像往常一样醒来,端起床头柜上的血糖仪,熟练地在手指上轻轻一扎。她看着屏幕上出现的5.7 mmol/L,满意地点点头还没吃早饭,这个空腹血糖看起来还不错。
但早餐后,她闲聊时用测试仪又测了一次,却惊讶地发现餐后两小时的血糖竟然飙到了10.2 mmol/L。“明明空腹血糖合格,为什么餐后值又超标了?医生到底让我关注哪个才对?”这个问题困扰陈阿姨更困扰无数糖友和关注血糖的朋友。
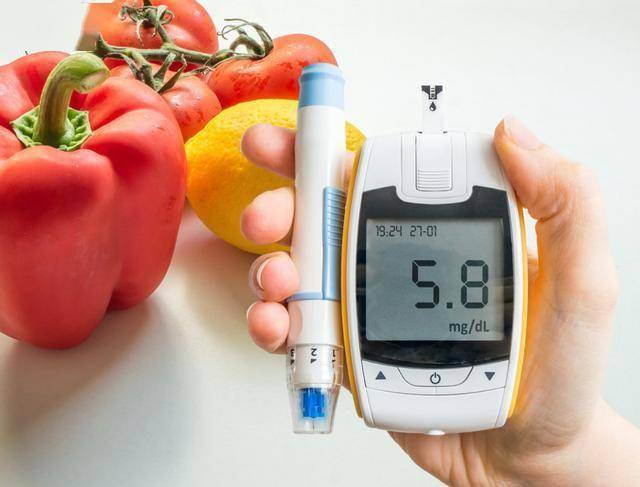
到底空腹血糖和餐后血糖哪个才更重要?我们每天测血糖,到底是在关注什么?你的答案,真的对了吗?
本文就结合权威医学研究,深入拆解两者的区别和意义,带你一次搞懂核心差异。第3点,几乎90%的人都忽略了,也可能是影响你健康的关键点。
空腹血糖vs餐后血糖:同样重要还是各有侧重?
许多中老年人在控糖过程中,很容易纠结:早上空腹血糖正常,就以为一切稳了。其实,空腹血糖和餐后血糖分别反映身体完全不同的代谢环节,两者缺一不可。
空腹血糖指的是连续8小时未摄入任何热量(通常是隔夜后早晨)测得的血糖水平,核心反映基础胰岛素分泌能力和肝脏葡萄糖输出控制。
数据显示,持续空腹血糖超标,是糖尿病诊断的一个关键指标。例如,中华医学会糖尿病分会指南中提到,空腹血糖≥7.0 mmol/L,即可以初步诊断糖尿病。
餐后血糖,通常指的是餐后2小时的血糖水平。从吃下第一口饭算起,2小时后检测最有代表性。它主要反映餐后胰岛素响应及机体对葡萄糖的清除效率。
有研究显示,部分人群空腹血糖虽正常,但餐后血糖异常升高,也同样暗示糖尿病风险甚至潜在并发症。
不同的人,血糖异常的第一预警信号大有不同。老年人、肥胖、或遗传家族史人群,往往餐后血糖升高更早出现,甚至被称为“隐匿型血糖波动”。如果你忽视了餐后血糖,就可能错拿“合格”成绩单,实际健康却在被“偷走”。
临床实证:忽视哪一项血糖控制,都可能悄悄埋下大患
坚持监测空腹血糖,有好处,但仅此远远不够。众多权威研究(如北京大学、首都医科大学相关课题)发现:
仅有空腹血糖受控者,仍有35%-50%的人出现餐后两小时高血糖,长期餐后高血糖与心脑血管并发症的风险显著增加,尤其是动脉粥样硬化、微血管损伤等问题。
2019年一项历经5年、覆盖5万余中老年糖友的大型随访数据显示:单纯餐后血糖高但空腹正常者,5年内糖尿病并发症发生率高出常人约18.2%。

国际研究进一步表明,空腹血糖越高,预示整体基础代谢紊乱,需要关注慢性病管理,但若只盯上午那一次采血,午餐、晚餐后血糖峰值却“失控”,同样不容小觑。
让人警惕的是:部分慢性病患者(如高血压、高血脂人群),初期往往空腹血糖正常,而真正的血糖异常往往隐藏在餐后。因此,如果你正被“合格”的空腹血糖数据麻痹,务必加测餐后值。
不少老人以为“早晨查空腹血糖没问题就代表健康”,但实际上,餐后血糖飙升才是部分人群最先跑偏的指标。
有医生发现,很多因中风住院的老年人,回顾病史时发现餐后血糖常年轻微超标,而空腹血糖一直没出现大幅问题。可见,双指标都要密切关注,缺一不可。
空腹血糖和餐后血糖如何科学管理?这样监控才真的管用。
很多人最容易犯的错,就是只测一个时间段,忽略另一个数据。专业建议,合理监控血糖,建议“搭配式”管理:
一周内至少3次空腹血糖、2-3次不同时间餐后2小时血糖,轮流监测,互为交叉验证。血糖异常波动时,多补测午餐、晚餐后2小时血糖,特别是节假日、外出聚餐、或饮食结构有变动时。

记录血糖的同时,注意身体症状和生活习惯改变,如口渴、频繁夜尿、体重突然波动等,及时与医生沟通。
如果发现空腹血糖>6.1 mmol/L,或餐后血糖>7.8 mmol/L,建议尽快进行糖化血红蛋白与胰岛功能检查,配合营养师个性化饮食调整。现实中不少人因为单纯依赖“单一指标”,漏掉了糖尿病的早期干预窗口。
改善方法也很关键。多项中国营养学会与中华医学会指南建议
保持规律饮食,选择复合碳水和慢消化主食,减少高糖、高油、高盐食物;餐后适度活动,如饭后30分钟慢走15分钟,有助于降低餐后血糖峰值;监测过程中每两三个月到医院定期复查,不可完全依赖家用血糖仪;必要时,听从专业医生建议加用药控制,不要盲目迷信偏方或节食。
