“你爸怎么又晕倒了?血糖药是不是吃多了?”
“不是,他今天中午吃了两块蛋糕,还加了药量,说怕升太高……”
“这不是乱来吗!”

饭后,家属焦急地守在急诊室外。年过花甲的张大爷因为“低血糖休克”被紧急送医。检查发现,他的血糖值已经低到3.0mmol/L。
医生连连摇头:“60岁以后,血糖不能降得太低!现在很多人盲目追求‘年轻标准’,乱吃药,反而出大事!”
这不是个案。近年多地三甲医院内分泌科门诊中,老年患者因“自行调药”或“乱补偏方”导致血糖紊乱住院的比率持续上升。“高血糖不可怕,可怕的是过度控糖,搞错范围。”
那么,60岁之后,血糖该控制在多少才安全?吃药有没有底线?尤其是一些“健康网红食品”,你吃对了吗?本文将结合权威数据与医生建议,给你一份中老年人血糖管理的“避坑指南”。
血糖过度控制,反而有风险?医生提醒这些误区别踩!
很多中老年人看到年轻人控糖目标就盲目效仿,认为“空腹不超过5.6mmol/L才正常”。但医学专家指出:
60岁以上人群不宜追求“年轻人血糖值”标准。
中华医学会糖尿病学分会建议:
空腹血糖应维持在6.1–7.8mmol/L之间,餐后2小时不超过10.0mmol/L。
因为老年人代谢速度减慢,胰岛功能也逐步衰退,若控糖过严,极易发生低血糖反应,表现为出冷汗、头晕、心悸,严重者甚至休克、猝死。
某三甲医院的追踪数据显示,老年糖尿病人群中,低血糖住院率是普通成年人的2.5倍。其中多因擅自加量药物、空腹吃水果、运动过量导致血糖骤降。
更值得警惕的是:低血糖对大脑伤害比高血糖更大。英国一项研究指出,低血糖发作超过3次者,其认知能力下降速度是正常老人的1.8倍,阿尔茨海默病风险显著上升。
控制血糖≠一味降血糖,更不能自己“调配药方”。医生强调:控糖不该“求低”,而应“求稳”。

老年人控糖,时间久了,会有哪些变化?坚持正确做法,身体反馈很明显
许多中老年人坚持科学控糖3个月以上,身体会出现这几类积极变化:
精神状态改善
血糖稳定后,大脑获得稳定能量供给,注意力更集中、记忆力减退速度减缓,很多老年人反馈“早上起床不再犯迷糊”。

夜间睡眠质量提升
不再频繁夜醒、小便次数减少,这是因为血糖控制住后,肾脏负担减轻,体内水电解质平衡改善。
伤口愈合速度加快
长期高血糖会导致微血管病变,影响血液循环。血糖控制在合理范围后,皮肤屏障恢复力增强,刮伤、割伤不再“一个月都不结痂”。
视力更稳定
血糖波动大会影响眼底微血管,导致视网膜病变。稳定血糖能有效延缓视力下降,部分患者甚至表示“看书不再模糊”。

减少并发症风险
长期稳定血糖可显著降低冠心病、中风、糖尿病足等重大并发症风险。根据《柳叶刀》一项数据模型预测,60岁后若能将空腹血糖控制在6.5–7.0mmol/L之间,5年内并发症发生率下降31.2%。
可见,血糖稳定,并非只是“一个数字漂亮”,更是身体每个系统的“重新开机”。
不想被血糖拖垮,这几招建议尽快开始
医生建议,从生活方式调整开始,比单纯靠药物更持久、安全。以下4招值得马上尝试:
规律饮食结构
三餐要定时、定量。避免空腹吃水果,特别是葡萄、香蕉、荔枝等高GI水果。主食可用燕麦、红薯、糙米代替白米饭,延缓血糖上升。

适度运动控制
建议每周至少快走5天,每次30分钟以上,达到“微喘但能说话”的节奏。运动能提高胰岛素敏感性,但餐后运动更合适,避免空腹时发生低血糖。
定期监测血糖
每周固定时间测空腹、餐后2小时和睡前血糖。血糖变化记录要带去医院复诊时一起看,方便医生调整方案。
遵医嘱用药,不私调药量
很多老人觉得“今天多吃点,就多吃半颗药”,这种做法非常危险。血糖药作用机制复杂,突然加减会引发剧烈波动。

此外,医生特别提醒:切勿轻信民间“降糖偏方”,如喝苦瓜水、吃洋葱泡水等,并不能替代正规治疗,有些甚至会干扰药效,诱发危险。
血糖不是越低越好,60岁后,更应讲“稳”
医学共识认为:老年糖尿病患者的控糖目标应因人而异、以稳定为主,避免低血糖反应,是管理重点。
与其执着数字,不如关注身体是否“舒服、有力、精气神足”。
今天开始,别再乱吃药、乱控糖。合理饮食+规律生活,才是健康长寿的密码。
健康,其实就在每天的一顿饭、一杯水、一段散步中。

建议60岁以上人群,定期前往正规医院做糖代谢筛查,并在医生指导下调整生活方式与用药。本文所述建议可帮助多数人改善血糖水平,但具体疗效因人而异。
一提到高血糖,很多人第一反应就是:完了,是不是糖尿病?是不是以后不能碰米饭、馒头、甜点了?是不是一口糖都不能吃了?接着脑子里开始闪过各种可怕的画面:每天扎手指测血糖、天天吃药、忌口忌得像和尚过斋……这还没等医生说话,自己就已经被吓得不轻了。

其实,血糖这个东西,它真没你想得那么“绝情”。只要没有两个明显的信号,即使血糖有点高,也不代表一定是大事,更不用过度紧张到饭也不敢吃。
临床医生反复强调的一点就是:不是所有的血糖升高都需要立刻干预,更不是一高就意味着必须开始控制饮食。
那两个最该被留意的信号,一个是口干到影响睡眠,另一个是体重快速下降但胃口却特别好。这两种情况,才是真正可能说明体内血糖已经失控的征兆,得高度警觉。但没有这两个信号,就没必要吓唬自己,尤其别饿着。
身边很多人都会经历血糖短暂升高,可能是熬夜了几天、吃太多甜食或者是压力大了。身体自有调节机制,轻微的波动完全可以自我修复。
有些人甚至去体检查出了空腹血糖轻微超标,结果回家就开始吃得特别少,连米饭都不碰,弄得营养跟不上,反倒把身体搞垮了。
而如果没有“口干到夜里睡不着”和“体重掉得厉害但特别能吃”这两个特征,一般就不需要特别担心。

因为真正的糖尿病失控,往往是胰岛素的调节机制已经彻底崩盘了,血糖高得让身体细胞都饿着,这才会出现人喝很多、吃很多、但还很瘦的状态。医学上叫“三多一少”——多饮、多食、多尿和体重减少。
为什么会这样?主要是因为胰岛素失效或不足时,葡萄糖进不去细胞,身体以为自己“饿”了,就拼命地让人吃,但吃进去的糖却没法被利用,只能通过尿液排出去。
于是就出现了一个特别诡异的现象:吃得很多但瘦得更快,人还总是口渴。这种情况下的高血糖才是真的危险,需要立刻就医治疗。

口干不是普通的“喝点水就好”那种,而是怎么喝都解不了渴,夜里还会渴醒好几次,严重影响睡眠。体重下降也不是几斤,而是一个月十几斤地掉,人也明显没精神。
这种状态下如果不及时干预,可能很快就会发展成酮症酸中毒,甚至昏迷,特别是1型糖尿病人群中更常见,但2型糖尿病发展到晚期也可能发生。
数据上看,中国糖尿病患者人数已经超过1.4亿,是全球最多的国家之一。但其中很大一部分人属于“隐匿型”糖尿病患者,或者说处于糖耐量异常阶段。
这些人血糖可能在临界线上晃悠,但并没有明显症状,如果不是体检,自己根本不知道。而即便血糖升高到了轻度糖尿病范围,没有那两个明显信号,临床上也并不急着用药,而是建议先从调整生活方式开始。
生活方式干预的重点是:适量运动、规律作息、控制体重、营养均衡的饮食。而不是“节食”“断糖”这种极端做法。很多人被“糖尿病”这仨字吓得不轻,开始走向另一个极端,什么主食都不敢碰,结果血糖控制不下来,反而营养不良、肝功能出问题。
这里也得提醒一下,那些所谓“完全戒糖能逆转糖尿病”的说法,其实没有医学依据。糖尿病并不是糖吃多了这么简单,更多是胰岛功能和胰岛素抵抗有关。即便一天一颗糖不吃,如果身体的胰岛素机制出了问题,照样控制不好血糖。饮食控制是个长期工程,是讲究平衡的,不是“干掉糖”就能一劳永逸。
说到这里,可能有人要问了:那高血糖到底多少才算危险?这个要看具体的数值。按照《2020版中国糖尿病防治指南》,空腹血糖超过7.0毫摩尔每升,或餐后两小时血糖超过11.1毫摩尔每升,并伴有症状,才可以诊断糖尿病。
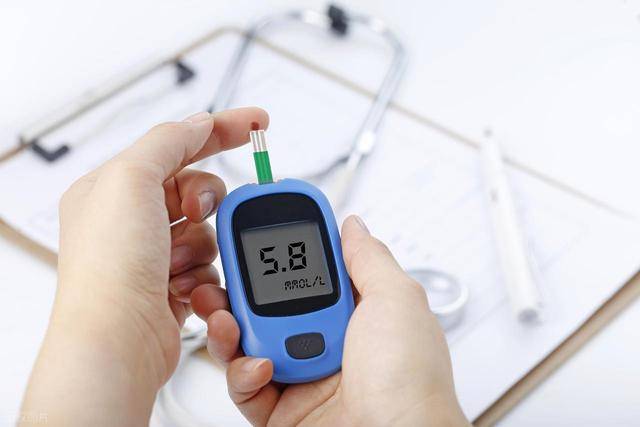
但如果只是轻度升高,比如空腹在6.1~7.0之间,餐后在7.8~11.1之间,还达不到诊断标准,这时候医生通常建议生活方式干预,而不是立刻吃药。
更重要的是,不要只看一个数值。有时候体检前一天熬夜、紧张、饮食不当,也会导致血糖暂时升高。连续监测、做个糖耐量试验、查糖化血红蛋白,才能更准确评估情况。真正的糖尿病,是长期血糖失控,不是某一次的偏高。

另外,不要盲目迷信网红检测方法或者所谓“无创血糖仪”。目前权威机构认定的血糖检测标准依然是静脉血检测。像最近流行的手环式无创血糖检测,虽然方便,但准确性还存在较大争议,容易出现误判。如果只是为了方便了解趋势可以参考,但不能作为临床诊断的依据。
其实医生也非常不愿意吓唬人。很多高血糖的患者,如果在早期就好好调整生活状态,不仅不需要吃药,血糖还可能会慢慢回到正常范围。
有研究显示,早期糖尿病患者通过生活方式干预一年后,有超过40%的人血糖回到了正常范围。这说明,身体是有自我修复能力的,只要给它一点时间。

那些没有明显症状但查出血糖高的中老年人,也别慌着吃药。不吃主食只吃青菜是很危险的做法。碳水是人体主要能量来源之一,长期摄入不足会导致脂肪代谢紊乱,还可能出现酮体升高,反而得不偿失。
还有一点要强调,有些人血糖高不是糖尿病,而是因为生病、发烧、应激状态下的“应激性高血糖”,这个是暂时性的,不需要特别治疗。比如住院期间身体特别虚弱、感染严重时出现的血糖升高,这种情况随着病情好转,血糖通常也会慢慢恢复。
长期高血糖才是糖尿病的标志。换句话说,如果只是偶尔偏高、没有明显症状,也没出现“口干睡不着”和“体重掉得厉害还特别饿”的现象,那就不需要特别担心,也不要过度节食,更不要因为怕糖而什么都不敢吃。
医生其实最怕的不是高血糖,而是患者一听高血糖就吓得六神无主,开始自己乱搞饮食结构。尤其是上了年纪的人,一旦营养不良,免疫力下降,后果远比高血糖更棘手。
一个很现实的数据:老年人中因长期营养不足导致低蛋白血症的比例不低于30%。如果在控制血糖的过程中把自己搞成“虚不受补”的状态,身体反而更容易出问题。

说到底,血糖只是个指标,它不是单刀直入的一把刀,也不是压在头上的一块石头。真正可怕的是忽视身体的信号,或者被过度焦虑牵着鼻子走。该吃饭还是要吃饭,只要没出现那两个信号,饮食上就不需要大动干戈。适当控制、保持规律,多运动、少熬夜,比什么都管用。
至于那些担心血糖高影响寿命的人,也可以放心点。大量研究已经证实,稳定的血糖控制,即便确诊糖尿病,也能和普通人一样活得健康长久。

2022年的一项中国人群数据指出,控制良好的2型糖尿病患者与普通人群的寿命差距可降至2年以内。而血糖忽高忽低才是最伤身的。
所以别被吓住了。高血糖并不是洪水猛兽,关键是看有没有真正的“危险信号”。没有那两个症状,就别一惊一乍地瞎折腾,吃饭该怎么吃还是怎么吃,只是在吃法上注意一点平衡就好。
医生之所以提倡饮食结构调整,是为了让血糖更稳,不是让人一点糖都不碰。太极端的做法,反倒失了健康的本意。
其实很多慢性病管理,说到底就是四个字:稳定平衡。不折腾,不焦虑,才能让身体有机会慢慢调节,慢慢好转。血糖也一样。只要还没有渴得睡不着、也没瘦得吓人,那就不要太紧张,一边吃好一边动起来,比啥都管用。