-
UID: 953340 
-
- 注册时间2010-10-06
- 最后登录2025-12-19
- 在线时间83364小时
-
- 发帖115473
- 搜Ta的帖子
- 精华1
- 金币21669
- 道行5233
- 原创76
- 奖券1817
- 斑龄0
- 道券172
- 获奖0
-
访问TA的空间加好友用道具

UID: 953340 
- 发帖
- 115473
- 金币
- 21669
- 道行
- 5233
- 原创
- 76
- 奖券
- 1817
- 斑龄
- 0
- 道券
- 172
- 获奖
- 0
- 座驾
-
- 设备
-
- 摄影级
-
在线时间: 83364(小时)
注册时间: 2010-10-06
最后登录: 2025-12-19
|
—
本帖被 砂锅吊子 执行加亮操作(2021-05-07)
—
2021 年 4 月 15 日第十六届北京协和呼吸病峰会上,来自北京协和医院呼吸与危重症学科的田欣伦教授跟我们分享了她在临床上是如何诊治弥漫性支气管扩张的。田欣伦教授分别从弥漫性支气管扩张的定义、诊断、治疗跟我们介绍了其积累多年的临床经验及对支扩病因诊断的研究,并就弥漫性支扩的病因诊断从详尽的影像学及特殊体征等方面做了分析和总结。田欣伦教授专注于肺部罕见病、肺部少见感染和呼吸系统遗传病的诊治,即使是在临床常见的支扩也为我们带来了很多有借鉴意义的病因诊断思路。以下是田欣伦教授的精彩分享:什么是弥漫性支气管扩张?1. 支扩的定义:由各种病因引起的反复发生的化脓性感染,导致中小支气管反复损伤和(或)阻塞,致使支气管壁结构破坏,引起支气管异常和持久性扩张。临床表现为慢性咳嗽、大量咳痰和(或)间断咯血、伴或不伴气促和呼吸衰竭等轻重不等的症状;HRCT(高分辨率 CT)上支气管与气道横径的比值升高即可定义为支气管扩张。一般说来对于成年人,粗测支气管横径大于伴行的血管横径临床就认为是支气管扩张,但事实上可以通过精细的测量来确定。2. 弥漫性支扩的定义:支气管扩张累及 2 个以上肺叶,包括双侧肺或是同侧肺的不同肺叶受累。  弥漫性支扩 HRCT 表现3. 支扩的常见病因有哪些?田欣伦教授提及「引起支扩的病因有先天性、感染后、梗阻性、吸入误吸相关、免疫异常导致的气道结构变形、过敏因素(如 ABPA)、肺纤维化(牵张性支气管扩张)、特发性支气管扩张及其他等。即便是弥漫性支气管扩张,在影像学上也表现颇为丰富,比如有上肺分布多的,下肺分布多的,舌段分布多的,以及囊状支扩、柱状支扩或者是牵张支扩。」这一系列的影像提示我们在支扩的病因诊断上的多样性。不同病因下支扩的影像学改变图(英文部分为不同病因的支扩命名): 弥漫性支扩 HRCT 表现3. 支扩的常见病因有哪些?田欣伦教授提及「引起支扩的病因有先天性、感染后、梗阻性、吸入误吸相关、免疫异常导致的气道结构变形、过敏因素(如 ABPA)、肺纤维化(牵张性支气管扩张)、特发性支气管扩张及其他等。即便是弥漫性支气管扩张,在影像学上也表现颇为丰富,比如有上肺分布多的,下肺分布多的,舌段分布多的,以及囊状支扩、柱状支扩或者是牵张支扩。」这一系列的影像提示我们在支扩的病因诊断上的多样性。不同病因下支扩的影像学改变图(英文部分为不同病因的支扩命名): 如何寻找支扩病因诊断的线索?因此支扩的病因诊断是否有一个系统的梳理呢? 如何寻找支扩病因诊断的线索?因此支扩的病因诊断是否有一个系统的梳理呢? 田欣伦教授分析,患者一般以咳嗽、咳痰、咯血为主诉就诊,予以高分辨率 CT 可以看到支扩的影像学特征。首先我们要判断患者是一个局灶的还是弥漫性的支扩,因为这两者之间在病因诊断上分属于两个大的方向。局灶性的支扩要首先询问患者是否有一个异物吸入史,或既往的严重感染史,有的病例表现为单侧肺局灶的肺炎并支扩,要警惕异物吸入。治疗上可以通过支气管镜取出异物。局灶性支扩如果影像上同时显示伴有局部肺容积缩小,可以通过胸部增强明确是否存在肺隔离征,有些患者在增强 CT 上可以见到主动脉上发出的独立分支血管供应到达隔离的肺内,即可明确诊断。另一大类就是弥漫性支扩。目前临床上对弥漫性支扩的认知也是有限的,不明原因的那一部分就被归为特发性支扩。我们会在接诊病人的过程中不断去印证或推翻前人的局限性,使我们在临床诊断上更加接近疾病的真实情况。我们可以根据一些线索来帮助病因诊断并推动一些化验检查来接近更真实的结果。问诊中,即便患者已经三四十岁了,但还需要询问其幼年的情况。如果是幼年起病,就应该考虑到一些家族遗传性或者先天的因素。如果询问到幼年起病,我们经常会问及是否在深色衣服留有汗渍,如果同时影像上表现为上肺为主的支扩,病因诊断上我们需要考虑囊性纤维化。还需询问刚出生时患者有没有进过新生儿病房或者得过新生儿肺炎及误吸等。如果发生过新生儿肺炎或有呼吸窘迫的患者,还可以询问是否有鼻窦炎、中耳炎等,如果患者存在内脏转位,在病因诊断上我们会考虑原发性纤毛运动障碍。没有内脏转位的患者如果出现上述情况,病因诊断囊性纤维化及原发性纤毛运动障碍都需要考虑。对于男性来说,不育的既往史也提示其囊性纤维化、原发性纤毛运动障碍及 Young Syndrome 的可能。女性异位妊娠及不孕需要考虑原发性纤毛运动障碍。对于支气管扩张,尤其是以下肺为主的患者,询问其既往史很重要。需要问其是否有麻疹、百日咳、重症肺炎、肺结核,尤其是腺病毒肺炎患者会出现严重的气道变形,我们倾向于是感染后的支扩。反复感染的病史,需要排除患者是否有免疫缺陷或者痰液主动清除能力缺陷的问题。下肺的支扩还可以是因误吸、反流等原因引起。另外还要考虑患者是否出现关节痛、眼干、口干等,需要做相关实验室检查排除风湿免疫病及血管炎之类的疾病。病史询问在病因诊断中指向性很大,还有一些特异性的体征,比如囊性纤维化表现的杵状指,有胸腔积液的患者还要考虑黄甲的情况也对诊断有一定帮助。寻找线索——影像学表现不同病因支扩的影像学改变(表现为不同的肺段受累,各异的影像征象): 田欣伦教授分析,患者一般以咳嗽、咳痰、咯血为主诉就诊,予以高分辨率 CT 可以看到支扩的影像学特征。首先我们要判断患者是一个局灶的还是弥漫性的支扩,因为这两者之间在病因诊断上分属于两个大的方向。局灶性的支扩要首先询问患者是否有一个异物吸入史,或既往的严重感染史,有的病例表现为单侧肺局灶的肺炎并支扩,要警惕异物吸入。治疗上可以通过支气管镜取出异物。局灶性支扩如果影像上同时显示伴有局部肺容积缩小,可以通过胸部增强明确是否存在肺隔离征,有些患者在增强 CT 上可以见到主动脉上发出的独立分支血管供应到达隔离的肺内,即可明确诊断。另一大类就是弥漫性支扩。目前临床上对弥漫性支扩的认知也是有限的,不明原因的那一部分就被归为特发性支扩。我们会在接诊病人的过程中不断去印证或推翻前人的局限性,使我们在临床诊断上更加接近疾病的真实情况。我们可以根据一些线索来帮助病因诊断并推动一些化验检查来接近更真实的结果。问诊中,即便患者已经三四十岁了,但还需要询问其幼年的情况。如果是幼年起病,就应该考虑到一些家族遗传性或者先天的因素。如果询问到幼年起病,我们经常会问及是否在深色衣服留有汗渍,如果同时影像上表现为上肺为主的支扩,病因诊断上我们需要考虑囊性纤维化。还需询问刚出生时患者有没有进过新生儿病房或者得过新生儿肺炎及误吸等。如果发生过新生儿肺炎或有呼吸窘迫的患者,还可以询问是否有鼻窦炎、中耳炎等,如果患者存在内脏转位,在病因诊断上我们会考虑原发性纤毛运动障碍。没有内脏转位的患者如果出现上述情况,病因诊断囊性纤维化及原发性纤毛运动障碍都需要考虑。对于男性来说,不育的既往史也提示其囊性纤维化、原发性纤毛运动障碍及 Young Syndrome 的可能。女性异位妊娠及不孕需要考虑原发性纤毛运动障碍。对于支气管扩张,尤其是以下肺为主的患者,询问其既往史很重要。需要问其是否有麻疹、百日咳、重症肺炎、肺结核,尤其是腺病毒肺炎患者会出现严重的气道变形,我们倾向于是感染后的支扩。反复感染的病史,需要排除患者是否有免疫缺陷或者痰液主动清除能力缺陷的问题。下肺的支扩还可以是因误吸、反流等原因引起。另外还要考虑患者是否出现关节痛、眼干、口干等,需要做相关实验室检查排除风湿免疫病及血管炎之类的疾病。病史询问在病因诊断中指向性很大,还有一些特异性的体征,比如囊性纤维化表现的杵状指,有胸腔积液的患者还要考虑黄甲的情况也对诊断有一定帮助。寻找线索——影像学表现不同病因支扩的影像学改变(表现为不同的肺段受累,各异的影像征象):       寻找线索——肺外表现一些肺外表现也能提供诊断线索,需要留意。1. 鼻窦炎CF/PCD 以及 DPB 等;2. 消化系统返流症状——GERD 导致的支扩;CF 患者另一重要受累系统:1)消化/吸收不良;2)肝硬化、胰腺疾病;3)肠梗阻和直肠脱垂;4)糖尿病;a 抗胰蛋白酶缺乏(AAT)也常出现肝硬化。3. 循环系统半数 PCD 患者存在内脏转位;PCD 患者先天性心脏病的发生率较高。4. 皮肤改变汗渍,或是父母发现患儿皮肤发咸——CF 独有;反复金黄色葡萄球菌的皮肤软组织感染——高 IgE 综合征。5. 生殖系统男性不育——CF/PCD/Young 综合征;女性异位妊娠、不孕——PCD。寻找线索——实验室检查1. 呼吸道病原学检查CF 患者呼吸道常常在幼年就出现慢性细菌感染及病原体的定植(流感嗜血杆菌和金黄色葡萄球菌,最终出现铜绿假单胞菌或洋葱克雷伯杆菌)。2. 实验室检查血清免疫球蛋白明显减低——CVID 或是其他类型的免疫缺陷病。IgE 水平升高:1) ABPA CF;2) 高 IgE 综合征——幼年出现皮肤软组织脓肿,且血清 IgE 水平较 ABPA 增高更为显著,常常大于 5000KU/L。3. 病理检查支气管镜获取呼吸道黏膜送检电镜或鼻粘膜活检来排除 PCD 等疾病。4. 基因检查可以用来区分几种常见的遗传性支气管扩张疾病。CF、PCD、a-1 抗胰蛋白酶缺乏(AAT)、高 IgE 综合征、马凡综合征等。结合临床病例发现:原发性性纤毛运动障碍的诊断可以通过基因诊断(电镜正常不能排除 PCD),因为 PCD 患者可以表现为纤毛功能异常而没有纤毛超微结构异常;囊性纤维化为常染色体隐性遗传病,需要两个等位基因突变才能诊断,且变异频率在 50%。 寻找线索——肺外表现一些肺外表现也能提供诊断线索,需要留意。1. 鼻窦炎CF/PCD 以及 DPB 等;2. 消化系统返流症状——GERD 导致的支扩;CF 患者另一重要受累系统:1)消化/吸收不良;2)肝硬化、胰腺疾病;3)肠梗阻和直肠脱垂;4)糖尿病;a 抗胰蛋白酶缺乏(AAT)也常出现肝硬化。3. 循环系统半数 PCD 患者存在内脏转位;PCD 患者先天性心脏病的发生率较高。4. 皮肤改变汗渍,或是父母发现患儿皮肤发咸——CF 独有;反复金黄色葡萄球菌的皮肤软组织感染——高 IgE 综合征。5. 生殖系统男性不育——CF/PCD/Young 综合征;女性异位妊娠、不孕——PCD。寻找线索——实验室检查1. 呼吸道病原学检查CF 患者呼吸道常常在幼年就出现慢性细菌感染及病原体的定植(流感嗜血杆菌和金黄色葡萄球菌,最终出现铜绿假单胞菌或洋葱克雷伯杆菌)。2. 实验室检查血清免疫球蛋白明显减低——CVID 或是其他类型的免疫缺陷病。IgE 水平升高:1) ABPA CF;2) 高 IgE 综合征——幼年出现皮肤软组织脓肿,且血清 IgE 水平较 ABPA 增高更为显著,常常大于 5000KU/L。3. 病理检查支气管镜获取呼吸道黏膜送检电镜或鼻粘膜活检来排除 PCD 等疾病。4. 基因检查可以用来区分几种常见的遗传性支气管扩张疾病。CF、PCD、a-1 抗胰蛋白酶缺乏(AAT)、高 IgE 综合征、马凡综合征等。结合临床病例发现:原发性性纤毛运动障碍的诊断可以通过基因诊断(电镜正常不能排除 PCD),因为 PCD 患者可以表现为纤毛功能异常而没有纤毛超微结构异常;囊性纤维化为常染色体隐性遗传病,需要两个等位基因突变才能诊断,且变异频率在 50%。 如何对门诊的支扩患者做初筛?既然引起支扩的病因这么多,为了明确诊断,是不是所有的弥漫性支扩患者需要做全套的检查呢?田欣伦教授解释到,在临床中我们应该仔细询问患者病史和完善查体后做一个方向性的诊断,根据初步可疑诊断做相应的检查。同时建议对新诊断的成年支扩患者进行最简化的病因筛查:血常规、血清免疫球蛋白检查(总 IgG,IgA 和 IgM)、ABPA 的相关检查;田欣伦教授临床上习惯于加做类风湿因子、抗核抗体、血沉,进行一个初步的筛查。下面是一个 2021 年中国成人支扩诊断和治疗的专家共识的诊断流程图: 如何对门诊的支扩患者做初筛?既然引起支扩的病因这么多,为了明确诊断,是不是所有的弥漫性支扩患者需要做全套的检查呢?田欣伦教授解释到,在临床中我们应该仔细询问患者病史和完善查体后做一个方向性的诊断,根据初步可疑诊断做相应的检查。同时建议对新诊断的成年支扩患者进行最简化的病因筛查:血常规、血清免疫球蛋白检查(总 IgG,IgA 和 IgM)、ABPA 的相关检查;田欣伦教授临床上习惯于加做类风湿因子、抗核抗体、血沉,进行一个初步的筛查。下面是一个 2021 年中国成人支扩诊断和治疗的专家共识的诊断流程图: 关于治疗,田欣伦教授用一张图总结了弥漫性支扩的基本思路治疗: 关于治疗,田欣伦教授用一张图总结了弥漫性支扩的基本思路治疗: 弥漫性支扩的稳定期治疗首先是稳定期治疗:1. 气道廓清治疗/祛痰治疗(1)体位引流和叩击形式的胸部理疗;(2)主动循环呼吸技术;(3)气道振荡器;(4)外部叩击背心;(5)肺内叩击通气;(6)药物:1)用定量吸入器给予沙丁胺醇;2)高渗盐水;3)胸部理疗、锻炼和 DNaseI, 顺序任选 ;4)其他吸入治疗, 如雾化抗生素;5)祛痰药。Tips: 对于痰量多或排痰困难的患者, 推荐行体位引流、拍背等方法辅助排痰, 每天 2~4 次, 晨起, 或饭前, 每次 10~30 min, 频率和时间根据自身情况调整;每 3 个月评估一次效果。2. 长期抗菌药物治疗:对于每年急性加重 ≥ 3 次的支扩患者, 推荐接受长期 (≥ 3 个月) 口服小剂量大环内酯类抗菌药物治疗:(1)大环内酯类单药治疗会增加 NTM 和铜绿假单胞菌的耐药性;(2)长期抗菌药物治疗前, 需明确患者有无活动性 NTM 感染、肝肾功能不全等情况;(3)随访评估患者的疗效、毒副作用;(4)定期检测痰培养和药敏试验;(5)阿奇霉素的不良反应发生率可能与剂量有关, 建议起始剂量为 250 mg(3 次/周至 1 次/d), 然后根据临床疗效和不良事件调整或停药;(6)红霉素一般按照 250 mg(1 次 d)的剂量维持;(7)对于有急性加重高危因素 (如免疫缺陷) 的支扩患者, 长期使用抗菌药物的指征可适当放;(8)对于采取了最佳的基础治疗和针对性的病因治疗后仍有急性加重者, 或者急性加重对于患者的健康影响较大时, 尽管急性加重 <3 次年, 也建议给予大环内酯类药物治疗。3. 病原体清除治疗:(1)铜绿假单胞菌:1)首次分离出铜绿且病情进展的支扩患者, 建议行病原体清除治疗;2)推荐应用环丙沙星 500 mg(2 次/d)口服 2 周的治疗;3)二线治疗选用氨基糖苷类联合具有抗假单胞活性的-内酰胺类药物静脉给药 2 周的治疗, 继以 3 个月的吸入妥布霉素或多黏菌素等抗菌药物(国内这些吸入剂型尚未上市);4)非首次分离铜绿的患者, 不主张病原体清除治疗。(2) NTM:1)合并 NTM 的支扩患者, 如需要治疗一般是 3 种以上药物联合, 疗程在 2 年以上;2)症状较轻、病灶较局限, 进展不明显且药敏结果显示高度耐药的 TM 肺病患者, 一般不治疗。4. 抗生素—抑菌治疗:(1)目标:1)对清除细菌失败的患者减少细菌负荷, 从而改善症状, 减少急性加重次数;2)痰液中细菌负荷与气道炎症水平直接相关;3)稳定期和加重期的患者中, 抗生素干预降低了细菌负荷, 降低炎症指标;(2)雾化吸入抗生素能安全、有效地降低痰中细菌负荷:具体用法位位妥布霉素 (300 mg bid)、庆大霉素、多粘菌素和氨曲南 (75~225 mg tid)等;能减少急性加重, 减少住院;但最佳的适应人群及其可能的长期使用的耐药风险未明确;我国吸入抗菌药物尚无上市, 缺乏国人应用的循证医学证据。5. 手术治疗:(1)严格筛选符合外科治疗适应证的患者推荐行外科手术切除病灶;(2)对于 70 岁及以下、若肺功能 FEV1 占预计值 30%,临床表现不稳定或迅速恶化, 可考虑肺移植治疗;双肺弥漫性病灶、经内科综合治疗效果不佳的患者,进行双肺移植。6. 其他治疗:(1)支气管舒张剂:无论是否存在典型的哮喘症状, 很多支扩患者使用受体激动剂、抗胆碱能药和 (或) 茶碱后可以出现 症状的改善;长期使用并无确切的疗效改善营养;(2)预防接种:对所有无禁忌症的支扩患者每年接种流感疫苗;定期接种肺炎球菌疫苗;(3) 戒烟和避免粉尘、过敏原的吸入;(4)营养;(5)康复。支气管扩张的分级治疗原则: 弥漫性支扩的稳定期治疗首先是稳定期治疗:1. 气道廓清治疗/祛痰治疗(1)体位引流和叩击形式的胸部理疗;(2)主动循环呼吸技术;(3)气道振荡器;(4)外部叩击背心;(5)肺内叩击通气;(6)药物:1)用定量吸入器给予沙丁胺醇;2)高渗盐水;3)胸部理疗、锻炼和 DNaseI, 顺序任选 ;4)其他吸入治疗, 如雾化抗生素;5)祛痰药。Tips: 对于痰量多或排痰困难的患者, 推荐行体位引流、拍背等方法辅助排痰, 每天 2~4 次, 晨起, 或饭前, 每次 10~30 min, 频率和时间根据自身情况调整;每 3 个月评估一次效果。2. 长期抗菌药物治疗:对于每年急性加重 ≥ 3 次的支扩患者, 推荐接受长期 (≥ 3 个月) 口服小剂量大环内酯类抗菌药物治疗:(1)大环内酯类单药治疗会增加 NTM 和铜绿假单胞菌的耐药性;(2)长期抗菌药物治疗前, 需明确患者有无活动性 NTM 感染、肝肾功能不全等情况;(3)随访评估患者的疗效、毒副作用;(4)定期检测痰培养和药敏试验;(5)阿奇霉素的不良反应发生率可能与剂量有关, 建议起始剂量为 250 mg(3 次/周至 1 次/d), 然后根据临床疗效和不良事件调整或停药;(6)红霉素一般按照 250 mg(1 次 d)的剂量维持;(7)对于有急性加重高危因素 (如免疫缺陷) 的支扩患者, 长期使用抗菌药物的指征可适当放;(8)对于采取了最佳的基础治疗和针对性的病因治疗后仍有急性加重者, 或者急性加重对于患者的健康影响较大时, 尽管急性加重 <3 次年, 也建议给予大环内酯类药物治疗。3. 病原体清除治疗:(1)铜绿假单胞菌:1)首次分离出铜绿且病情进展的支扩患者, 建议行病原体清除治疗;2)推荐应用环丙沙星 500 mg(2 次/d)口服 2 周的治疗;3)二线治疗选用氨基糖苷类联合具有抗假单胞活性的-内酰胺类药物静脉给药 2 周的治疗, 继以 3 个月的吸入妥布霉素或多黏菌素等抗菌药物(国内这些吸入剂型尚未上市);4)非首次分离铜绿的患者, 不主张病原体清除治疗。(2) NTM:1)合并 NTM 的支扩患者, 如需要治疗一般是 3 种以上药物联合, 疗程在 2 年以上;2)症状较轻、病灶较局限, 进展不明显且药敏结果显示高度耐药的 TM 肺病患者, 一般不治疗。4. 抗生素—抑菌治疗:(1)目标:1)对清除细菌失败的患者减少细菌负荷, 从而改善症状, 减少急性加重次数;2)痰液中细菌负荷与气道炎症水平直接相关;3)稳定期和加重期的患者中, 抗生素干预降低了细菌负荷, 降低炎症指标;(2)雾化吸入抗生素能安全、有效地降低痰中细菌负荷:具体用法位位妥布霉素 (300 mg bid)、庆大霉素、多粘菌素和氨曲南 (75~225 mg tid)等;能减少急性加重, 减少住院;但最佳的适应人群及其可能的长期使用的耐药风险未明确;我国吸入抗菌药物尚无上市, 缺乏国人应用的循证医学证据。5. 手术治疗:(1)严格筛选符合外科治疗适应证的患者推荐行外科手术切除病灶;(2)对于 70 岁及以下、若肺功能 FEV1 占预计值 30%,临床表现不稳定或迅速恶化, 可考虑肺移植治疗;双肺弥漫性病灶、经内科综合治疗效果不佳的患者,进行双肺移植。6. 其他治疗:(1)支气管舒张剂:无论是否存在典型的哮喘症状, 很多支扩患者使用受体激动剂、抗胆碱能药和 (或) 茶碱后可以出现 症状的改善;长期使用并无确切的疗效改善营养;(2)预防接种:对所有无禁忌症的支扩患者每年接种流感疫苗;定期接种肺炎球菌疫苗;(3) 戒烟和避免粉尘、过敏原的吸入;(4)营养;(5)康复。支气管扩张的分级治疗原则: 弥漫性支扩的急性加重期治疗(1)抗生素治疗;(2)经验性抗感染治疗需要覆盖金黄色葡萄球菌、流感嗜血杆菌和铜绿假单胞菌;(3)对于出现急性加重的患者,推荐经验性抗菌治疗前送检痰培养加药敏试验;(4)中重度患者的经验性用药建议选用具有抗假单胞菌活性的抗菌药物治疗,推荐疗程为 14 天;(5)及时根据病原体监测及要敏试验结果和治疗反应调整抗菌药物治疗方案。弥漫性支扩的针对性治疗1. 囊性纤维变性(CF)(1)靶向治疗:CFTR 调节剂主要通过包括 4 种: 增强剂 ( potentiators)修正剂(correctors) 放大剂(amplifiers) 和稳定剂(stabilizers)。依伐卡托(ivacaftor):改善 G551D 突变患者的肺功能, 减少肺部急性加重发生率, 降低汗液氯离子浓度, 增加患者体重, 已于 2012 年 1 月经美国 FDA 批准上市;还可以于 G178R、S549N、S54R、G5511S、G1244E、S1251N、S1255P、G1349D、R117H、A455E、E193K、R117C、A1067T、F1052V、R347H、D110E、D110H、F1074L、R352Q、G1069R、R1070Q、D579G、K1060T、R1070W、D1152H、L206W、S945L、D1270N、P67L、S977F、E56K、R74W、711C3A-G、3272-26A-G、E831X、2789C5 G-A 或 3849C10kbC-T 等。鲁玛卡托(lumicaftor)联合依伐卡托:改善 F508 纯合突变的患者 CF 患者的肺功能, 并能降低肺部疾病加重的风险。建议所有 CF 患者都应该进行基因测序来确定他们是否存在上述突变。(2)其他治疗:合并胰腺外分泌功能不全导致的消化和吸收障碍, 可以补充胰酶、微量元素和脂溶性维生素。 弥漫性支扩的急性加重期治疗(1)抗生素治疗;(2)经验性抗感染治疗需要覆盖金黄色葡萄球菌、流感嗜血杆菌和铜绿假单胞菌;(3)对于出现急性加重的患者,推荐经验性抗菌治疗前送检痰培养加药敏试验;(4)中重度患者的经验性用药建议选用具有抗假单胞菌活性的抗菌药物治疗,推荐疗程为 14 天;(5)及时根据病原体监测及要敏试验结果和治疗反应调整抗菌药物治疗方案。弥漫性支扩的针对性治疗1. 囊性纤维变性(CF)(1)靶向治疗:CFTR 调节剂主要通过包括 4 种: 增强剂 ( potentiators)修正剂(correctors) 放大剂(amplifiers) 和稳定剂(stabilizers)。依伐卡托(ivacaftor):改善 G551D 突变患者的肺功能, 减少肺部急性加重发生率, 降低汗液氯离子浓度, 增加患者体重, 已于 2012 年 1 月经美国 FDA 批准上市;还可以于 G178R、S549N、S54R、G5511S、G1244E、S1251N、S1255P、G1349D、R117H、A455E、E193K、R117C、A1067T、F1052V、R347H、D110E、D110H、F1074L、R352Q、G1069R、R1070Q、D579G、K1060T、R1070W、D1152H、L206W、S945L、D1270N、P67L、S977F、E56K、R74W、711C3A-G、3272-26A-G、E831X、2789C5 G-A 或 3849C10kbC-T 等。鲁玛卡托(lumicaftor)联合依伐卡托:改善 F508 纯合突变的患者 CF 患者的肺功能, 并能降低肺部疾病加重的风险。建议所有 CF 患者都应该进行基因测序来确定他们是否存在上述突变。(2)其他治疗:合并胰腺外分泌功能不全导致的消化和吸收障碍, 可以补充胰酶、微量元素和脂溶性维生素。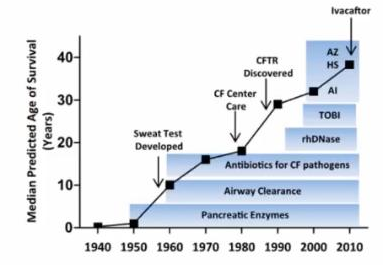 不同时期 CF 病人的生存期柱状图2. PCD:尚无针对性的基因治疗和靶向治疗;常常合并鼻窦炎, 控制上呼吸道的慢性感染是否能改善下呼吸道的感染尚不清楚;可以试用口服抗生素、鼻腔冲洗、吸入生理盐水或抗生素、减轻鼻黏膜充血制剂等控制鼻腔慢性感染;如上呼吸道问题持续存在, 还需要检查睡眠呼吸障碍。3. 常见变异型免疫缺陷病(CVID):成人的 VD, 静脉或是皮下使用丙种球蛋白 (VG);初始治疗剂量是 300~600 mg/kg, 每 3~4 周使用一次;患者在初次使用 VG 时常常导致原有的感染症状加重, 建议先控制感染;皮下注射的剂量限制, 皮下注射往往需要 1~2 周一次。4. 胃食管反流病(GERD):反流可以导致多种呼吸系统问题;存在反流症状的患者均可以进行相关筛查并进行反流的相关治疗。5. 变应性支气管肺曲霉菌病(ABPA):(1)急性 ABPA 的目标:控制急性发作, 避免进一步的肺损伤;全身皮质激素初始治疗剂量是 0.5 mg/kg 体重 *14 天;减量为隔日使用上述剂量, 疗程至少 3 个月;对于症状较重的患者也可以使用更大剂量的皮质激素, 维持时间更长;ABPA 患者初始治疗同时使用抗真菌药物 (伊曲康唑或伏立康唑) 能提高治疗有效率, 减少糖皮质使用以及减轻肺部浸润性病变。(2)吸入激素:可以用于控制 ABPA 患者的哮喘样症状;不能改善肺部损伤;仅用于症状控制。6. 弥漫性全细支气管炎(DPB):首选性价比最高的红霉素, 具体用法是 400~600 mg/天;14 环的克拉霉素 (200~400 mg/天)或是罗红霉素(150~300 mg/天), 以及 15 环的阿奇霉素 (500 mg 每周一次, 或是 250 mg 每周 2 次或是 500 mg/天);疗程至少 6 个月;严重的患者需要长期治疗。7. 胶原血管病导致的支气管扩张:胶原血管病导致的支气管扩张往往需要针对原发病的治疗;一些患者的支气管扩张可以在原发病好转后出现逆转;胶原血管病患者的支气管扩张,在没有活动性感染时,不应该成为皮质激素和免疫抑制治疗的禁忌。田欣伦教授说到,在支扩的病因诊断上我们也是一步一步结合病史及体征还有影像学不断发现的。目前的病因诊断也不是很详尽。支扩只是一个名称,常常是患者诊断之路的开始。但是不断的明确致病真实病因为患者的预后带来福利,是我们临床工作的源源动力。协和呼吸与危重症医学科的医生保持着最求真的心态,为我们在临床一线工作的医生树立了一个很好的榜样。 不同时期 CF 病人的生存期柱状图2. PCD:尚无针对性的基因治疗和靶向治疗;常常合并鼻窦炎, 控制上呼吸道的慢性感染是否能改善下呼吸道的感染尚不清楚;可以试用口服抗生素、鼻腔冲洗、吸入生理盐水或抗生素、减轻鼻黏膜充血制剂等控制鼻腔慢性感染;如上呼吸道问题持续存在, 还需要检查睡眠呼吸障碍。3. 常见变异型免疫缺陷病(CVID):成人的 VD, 静脉或是皮下使用丙种球蛋白 (VG);初始治疗剂量是 300~600 mg/kg, 每 3~4 周使用一次;患者在初次使用 VG 时常常导致原有的感染症状加重, 建议先控制感染;皮下注射的剂量限制, 皮下注射往往需要 1~2 周一次。4. 胃食管反流病(GERD):反流可以导致多种呼吸系统问题;存在反流症状的患者均可以进行相关筛查并进行反流的相关治疗。5. 变应性支气管肺曲霉菌病(ABPA):(1)急性 ABPA 的目标:控制急性发作, 避免进一步的肺损伤;全身皮质激素初始治疗剂量是 0.5 mg/kg 体重 *14 天;减量为隔日使用上述剂量, 疗程至少 3 个月;对于症状较重的患者也可以使用更大剂量的皮质激素, 维持时间更长;ABPA 患者初始治疗同时使用抗真菌药物 (伊曲康唑或伏立康唑) 能提高治疗有效率, 减少糖皮质使用以及减轻肺部浸润性病变。(2)吸入激素:可以用于控制 ABPA 患者的哮喘样症状;不能改善肺部损伤;仅用于症状控制。6. 弥漫性全细支气管炎(DPB):首选性价比最高的红霉素, 具体用法是 400~600 mg/天;14 环的克拉霉素 (200~400 mg/天)或是罗红霉素(150~300 mg/天), 以及 15 环的阿奇霉素 (500 mg 每周一次, 或是 250 mg 每周 2 次或是 500 mg/天);疗程至少 6 个月;严重的患者需要长期治疗。7. 胶原血管病导致的支气管扩张:胶原血管病导致的支气管扩张往往需要针对原发病的治疗;一些患者的支气管扩张可以在原发病好转后出现逆转;胶原血管病患者的支气管扩张,在没有活动性感染时,不应该成为皮质激素和免疫抑制治疗的禁忌。田欣伦教授说到,在支扩的病因诊断上我们也是一步一步结合病史及体征还有影像学不断发现的。目前的病因诊断也不是很详尽。支扩只是一个名称,常常是患者诊断之路的开始。但是不断的明确致病真实病因为患者的预后带来福利,是我们临床工作的源源动力。协和呼吸与危重症医学科的医生保持着最求真的心态,为我们在临床一线工作的医生树立了一个很好的榜样。
|